Vizier Collectief
Palliatieve zorgaanbod versterken en vervolledigen
Palliatieve zorg wil patiënten, hun mantelzorgers en omgeving de best…
De hele FOD Volksgezondheid verenigd rond one world, one health
Wat we vaak kortweg de FOD Volksgezondheid noemen, heet eigenlijk de…
Gezondheid van vrouwen: specifieke noden, structurele uitdagingen
Van een menopauzeconsulent voor AZ Rivierenland, over een vergrote…
Hoe verzoenen we de Belgische ziekenhuisfinanciering met de toekomstige uitdagingen in de zorg?
Hoe stonden de ziekenhuizen er financieel voor in 2023 en is er beterschap…
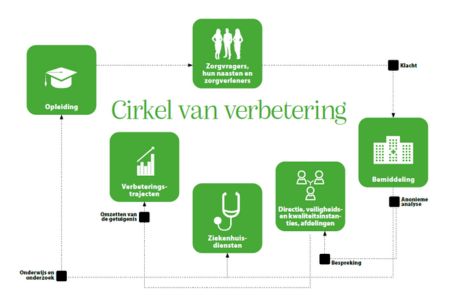
Agressie voorkomen door in te zetten op bemiddeling
Agressie in de zorg is helaas geen uitzondering. Verbaal en fysiek geweld…
Een nieuwe weg naar arbeidsre-integratie
Er zijn steeds meer personen erkend in arbeidsongeschiktheid in ons land.…
Hoe ziet de arbeidsmarkt van de toekomst eruit?
Jeroen Franssen is senior labor market expert bij technologiekoepel…
“Met een sterke opleiding kan je als verpleegkundige alle richtingen uit”
In gesprek met Sabine Stordeur, directrice-generaal van het…