Van papier naar realtime: hoe digitale gegevensdeling thuishospitalisatie versterkt
Sinds 2023 is er een wettelijk kader voor thuishospitalisatie. Er ontstonden verschillende initiatieven in Belgische ziekenhuizen voor de zorgpaden thuishospitalisatie OPAT en oncologie. Een nauwe samenwerking met de eerste lijn is daarbij onontbeerlijk. Informatie moet vlot doorstromen bij het ontslag van een patiënt naar de thuisverpleging, en gegevens voor de opvolging van de behandeldag thuis moeten teruggekoppeld worden naar de zorgverleners in het ziekenhuis. In dat proces zaten heel wat knelpunten. Een werkgroep, getrokken door UZ Leuven en Wit-Gele Kruis Vlaams-Brabant en in samenwerking met nexuzhealth, zette een pilootproject op. Ze delen met ons de eerste resultaten.
Kristof Muylaert, stafmedewerker Zorgkwaliteit bij Wit-Gele Kruis Vlaams-Brabant, schetst de uitgangssituatie: “Gegevensdeling bestond uit een papieren voorschrift met een overzicht van een aantal parameters afgenomen tijdens het laatste ziekenhuisbezoek en – in het geval van een behandeling met antitumorale middelen (ONCO-zorgpad) – een blad met een QR-code. Die code leidde naar een vragenlijst waarin thuisverpleegkundigen parameters en ruimere symptoomlast konden ingeven, die vervolgens teruggingen naar het behandelteam in het ziekenhuis. Voor thuishospitalisatie met antibiotica (OPAT-zorgpad) werd de vragenlijst nog op papier ingevuld en pas aan het einde van een cyclus of van de week ingescand en doorgestuurd naar de apotheek.”
Informatie, maar niet geïntegreerd
Hoewel informatie werd gedeeld, gebeurde dat niet gestructureerd of geïntegreerd. Zorgverleners hadden geen vlotte toegang tot deze gegevens. Bovendien verschilde de inhoud van deze gegevensdeling per ziekenhuis en werd de informatie in het ziekenhuis manueel toegevoegd aan het EPD, wat het proces vertraagde. “Voor de eerste lijn betekenden die vragenlijsten ook een dubbele registratie”, vult Evi Vandeneede aan, verpleegkundig specialist thuishospitalisatie en transmurale zorg oncologie in het UZ Leuven. “Naast de parameters die ze ons in het ziekenhuis bezorgden, moesten thuisverpleegkundigen hun eigen systemen blijven invullen.”
Gestandaardiseerde vragenlijsten als hefboom
Ook de FOD Volksgezondheid merkte dat er verbeterpunten waren in de transmurale communicatie bij thuishospitalisatie en lanceerde eind 2024 een oproep tot innovatieve digitaliseringsprojecten. Kristof: “Eerstelijnspartners en ziekenhuizen vonden elkaar eerder in werkgroepen voor thuishospitalisatie OPAT en oncologie om hun werking op elkaar af te stemmen. Of een patiënt nu in Limburg of West-Vlaanderen antitumorale middelen toegediend krijgt: de parameters die een thuisverpleegkundige moet opvolgen, zijn dezelfde. Die gestandaardiseerde vragenlijsten vormden het vertrekpunt voor het pilootproject.”
Via cocreatie vond men al consensus rond inhoud en tijdstip van de gegevensdeling . “Dat er vanuit de FOD middelen kwamen om hier een digitaal vervolg aan te geven, was perfect qua timing.” Naast UZ Leuven namen ook de andere ziekenhuizen uit het Plexus-netwerk deel, samen met het Jessa Ziekenhuis in Hasselt, het Imeldaziekenhuis in Bonheiden en het AZ Sint-Jan in Brugge. Ook thuiszorgorganisatie i-mens en it-partner nexuzhealth werkten mee aan het pilootproject.
Het ontslagmoment als startpunt
“De start van zo’n proces is het ontslag van de patiënt uit het ziekenhuis”, licht Jany Coenen toe, stafmedewerker digitale zorg bij het Wit-Gele Kruis. “De aanvrager voorziet een voorschrift en ontslagdocumentatie waarin de thuisverpleegkundige een sectorbrede standaard aan info vindt die nodig is om de zorg verder te zetten: parameters, maar ook voorgeschiedenis en psychosociale context. Een briefing die een holistisch beeld geeft van de toestand van de patiënt.”
Die documentatie wordt via de eHealthBox bezorgd aan de thuisverpleegkundige organisatie. “De keuze voor dit systeem van de overheid ligt voor de hand. Het is veilig en GDPR-proof. Bovendien is het een utopie te denken dat alle zorgverleners ooit in dezelfde applicatie zullen werken. Wat wel haalbaar is, is systemen zo inzetten dat ze met elkaar kunnen communiceren en data kunnen uitwisselen.”
Realtime informatie tot aan het bed van de patiënt
De documentatie komt binnen bij de thuisverpleegkundige organisatie en wordt in de applicatie gedispatched naar de betrokken afdeling. Het voorschrift wordt decentraal verwerkt en de zorgactes ingepland met een uniek voorschriftnummer. Dat OrderID is onlosmakelijk verbonden met het voorschrift en gaat mee in alle uitgaande communicatie naar het ziekenhuis, om transparantie te bieden over welke zorgen wanneer en onder welk voorschrift werden uitgevoerd.
“Een ander voordeel van deze digitale manier van werken is dat de informatie niet enkel in de backoffice beschikbaar is”, benadrukt Jany. “Ook elke verpleegkundige aan het bed van de patiënt kan tijdens de zorg de ontslagdocumenten raadplegen. We vallen niet meer terug op papieren voorschriften die gedateerd of verloren raken.” Tijdens elk bezoek worden er registraties uitgevoerd, ook wanneer de zorg – bijvoorbeeld door de medische toestand van de patiënt – niet kon worden uitgevoerd. Afhankelijk van het voorgeschreven product vult de thuisverpleegkundige een specifieke vragenlijst in. Zowel de status van de zorgactes als de vragenlijst en de ingevulde waarden, worden kort na het bezoek automatisch verzonden.
Gestructureerde data, geen extra platform
De ingevulde vragenlijst bestaat uit gestructureerde data die vanuit de applicatie van de thuisverpleegkundige organisatie rechtstreeks landt in het zorgdossier van de patiënt in het ziekenhuis. Via een overzichtspagina in het klinisch werkstation weet het behandelteam meteen of het bezoek heeft plaatsgevonden en welke zorgen al dan niet werden uitgevoerd. Daarnaast worden de belangrijkste parameters en symptoomlast weergegeven in de zorgmodule. Elke zorgverlener heeft op die manier directe toegang tot deze informatie. “We kiezen er bewust voor om geen apart platform te installeren”, zegt Kristof. “Dat zou opnieuw een tussenoplossing creëren. Met dit systeem kan iedereen in zijn eigen applicatie blijven werken, terwijl er wel een gemeenschappelijke ‘taal’ is om data correct uit te wisselen.” Dat neemt ook het probleem van dubbele registratie weg. “Bovendien kunnen organisaties die met een ander EPD-systeem werken later eenvoudig instappen”, merkt Evi op.
Snellere opvolging, kortere lijnen
Nu de data in realtime beschikbaar is, kunnen ook alarmeringen ingesteld worden bij bepaalde signalen. Al nuanceert Kristof: “Bij afwijkende parameters rekenen we in de eerste plaats op het klinisch redeneren van de thuisverpleegkundigen. Zij nemen sowieso telefonisch contact op met het ziekenhuis wanneer een vragenlijst negatief uitkomt. Die korte lijnen blijven behouden.”
Jany vult aan: “Het verschil is dat de zorgverlener in het ziekenhuis nu meteen het volledige, actuele dossier kan openen. Ook hier ondersteunt digitalisering de communicatie.”
Positieve eerste evaluatie
Binnen Wit-Gele Kruis Vlaams-Brabant werd de nieuwe manier van werken eind 2025 geëvalueerd. De eerste resultaten zijn bemoedigend. Zowel verpleegkundigen als administratief medewerkers staan positief tegenover het nieuwe proces, voor zowel het ONCO- als het OPAT-zorgpad. De ingebouwde vragenlijst wordt als gebruiksvriendelijk en ondersteunend ervaren, en de voorschriften zijn duidelijker en toegankelijker dan voorheen.
Dat ook patiënten de verandering waarderen, blijkt duidelijk. “Ze vinden het geruststellend dat hun thuisverpleegkundige over de meest actuele ziekenhuisinformatie beschikt – en omgekeerd”, merkt Kristof op.
Blik op de toekomst
De werkgroep kijkt intussen vooruit. “Wanneer meer ziekenhuizen en thuisverpleegkundige organisaties aansluiten, kunnen zij ook met de gestandaardiseerde en geïntegreerde vragenlijsten werken”, zegt Kristof. “Vandaag lopen de oude en nieuwe werkwijze nog naast elkaar, maar we hopen dit breder te kunnen uitrollen dan enkel de betrokken partners van het pilootproject.” Ook Evi ziet potentieel in andere zorgpaden. “Wat hier ontwikkeld en gecocreëerd werd, kan perfect vertaald worden naar nieuwe initiatieven waarin transmurale communicatie een sleutelrol speelt.”
De echte uitdaging wordt niet meer data delen, maar bepalen voor welke zorgpaden welke dataset echt een meerwaarde heeft. Zo wordt kwaliteit van zorg maximaal ondersteund en zijn processen efficiënt, haalbaar en duurzaam.
3D-printing als stille probleemoplosser in het ziekenhuis
Een ontbrekend stuk van een toestel, hoe klein ook, kan het werk op een afdeling flink vertragen. AZ Sint-Lucas zet 3D-printing al jaren in om dat soort praktische knelpunten op te lossen, vaak met eenvoudige maar doeltreffende oplossingen. Technieker medische technologie Wannes Vermeiren ziet de innovatie vooral als een manier om zorgverleners vlotter te laten werken.
“Het vertrekpunt is bijna altijd een concreet probleem op de vloer”, vertelt Wannes. “Iets past niet, is niet meer te verkrijgen of werkt gewoon niet zoals het zou moeten. Als er geen kant-en-klare oplossing te koop is, bekijken wij of we zelf iets kunnen maken.” Kostenbesparing speelt daarbij een rol, maar is zelden de hoofdreden. “Het belangrijkste is het probleem oplossen zodat onze zorgverleners kunnen blijven werken.”
3D-printing als sleutel tot meer efficiëntie
Die vragen komen soms rechtstreeks van verpleegkundigen, soms via ondersteunende diensten. Zo werden er al houders geprint voor vacuümslangen, tussenstukjes voor afzuigsystemen, vervangonderdelen voor papierhanddoekdispensers en zelfs kleine mechanische componenten van zorgstoelen. “In sommige gevallen verlengen we zo de levensduur van toestellen die anders volledig vervangen zouden moeten worden. Een eenvoudig voorbeeld zijn de kleine sleutelstukken die gebruikt worden door de schoonmaakdienst. Voor bepaalde dispensers of houders bestaan geen losse sleutels meer, terwijl het om een essentieel onderdeel gaat in het dagelijkse werk. Door die sleutels zelf te tekenen en te printen, blijven ze werken zoals voorzien en moet je niet heel het systeem vervangen, wat handenvol geld zou kosten.”
Maatwerkoplossingen
Het proces start met ontwerpen. Wannes tekent het onderdeel in 3D-software, test het ontwerp, past het aan en print opnieuw tot alles perfect past. Afhankelijk van de grootte en complexiteit kan dat enkele uren tot meerdere dagen duren. In AZ Sint-Lucas wordt vooral gewerkt met FDM-printers, die objecten laag per laag opbouwen. Voor fijnere stukken is er ook een resinprinter.
Hoewel 3D-printing al zo’n tien jaar aanwezig is in het ziekenhuis, is het gebruik de laatste jaren sterk toegenomen. “Het wordt bekender, en daardoor komen er ook meer gerichte vragen”, merkt Wannes. Toch blijft de insteek nuchter. “We gaan geen dingen printen die je online voor tien euro kan kopen. Het moet echt een meerwaarde hebben.” Voor verpleegkundigen betekent dat vooral één ding: sneller een oplossing op maat, zonder lange wachttijden of complexe bestellingen. Zo draagt 3D-printing bij aan efficiëntie, duurzaamheid en gebruiksgemak in het ziekenhuis.
Praktisch kader voor telemonitoring in de thuissituatie
Telemonitoring wordt vaak genoemd als antwoord op stijgende zorgnoden en personeelstekorten. In de praktijk botsen zorgorganisaties evenwel op dezelfde vragen. Hoe start je ermee? Hoe deel je gegevens veilig? Wie neemt welke rol op? Het project Happy@Home ontwikkelde een concreet kader dat deze vragen vertaalt naar toepasbare oplossingen voor de dagelijkse zorgpraktijk.
Happy@Home vertrekt vanuit de realiteit van transmurale zorg. Telemonitoring wordt vaak geïnitieerd vanuit ziekenhuizen, terwijl de opvolging gebeurt door huisartsen, thuisverpleegkundigen en andere eerstelijnsactoren. “Die schakels werken vandaag nog te vaak los van elkaar”, zegt Isabel Kortleven, verpleegkundige, docent aan Hogeschool PXL en projectleider van Happy@Home. “Data worden wel verzameld, maar niet altijd gedeeld op een veilige, werkbare manier. Dat creëert heel wat terughoudendheid in het werkveld.”
Het tweejarige project, een samenwerking tussen de Hogeschool PXL en de Universiteit Antwerpen met steun van VLAIO, bracht daarom zorginstellingen, technologiebedrijven en zorgverleners samen in begeleidingsgroepen en co-creatiesessies. De centrale vraag: wat is nodig om telemonitoring structureel en correct te implementeren?
Van technologie naar werkbaar systeem
“De technologie voor thuismonitoring bestaat al langer”, klinkt het bij Michelle Stakenborg, onderzoeker aan Hogeschool PXL en van bij het begin nauw betrokken bij het project. “De echte uitdaging zit in de organisatie, de juridische context en de samenwerking tussen zorgactoren. Daar wilden we een antwoord op formuleren.” Het resultaat is het platform Happy@Home, dat niet focust op één tool of toepassing, maar op het totale systeem rond telemonitoring.
Een eerste onderdeel is de interactieve sensorcatalogus. Die geeft een overzicht van beschikbare telemonitoringsensoren en filtert de op te volgen parameters zoals bloeddruk, hartslag of gewicht. “Zorgverleners zien vaak door het bos de bomen niet meer”, vervolgt Isabel. “De catalogus helpt om technologiekeuzes te onderbouwen, zonder commerciële insteek. Je vertrekt van de zorgvraag, niet van het toestel.”
Daarnaast ontwikkelde het project een technisch stappenplan. Dat beschrijft hoe data van de sensor veilig tot bij de zorgverlener raken, inclusief aandacht voor configuratie, beveiliging en authenticatie. “Dit luik is cruciaal voor IT-diensten en beleidsteams”, benadrukt Michelle. “Telemonitoring faalt niet op de meting zelf, maar op de datastroom errond. Als die niet robuust is, stopt het project.”
Juridische helderheid als randvoorwaarde
Het juridische kader blijft een belangrijke drempel voor innovatie in de zorg. Daarom bevat Happy@Home ook juridische richtlijnen, specifiek toegespitst op telemonitoring. “We kozen bewust voor duidelijke taal”, zegt Isabel. “Wat mag wel, wat niet? Wie is verantwoordelijk voor welke data? En hoe voldoe je aan GDPR zonder het proces te blokkeren?”
Die duidelijkheid blijkt essentieel. “Veel organisaties wachten omdat ze bang zijn om fouten te maken. Door dat juridische kader expliciet te maken, verdwijnt een groot deel van die onzekerheid.”
Getest in een realistische setting
Het platform is theoretisch grondig uitgewerkt en in de praktijk uitgetest in twee pilootfases. Eerst met gezonde familieleden van zorgverleners, later met effectieve patiënten. Gedurende twee weken volgden deelnemers thuis hun bloeddruk, hartslag en gewicht op. De data werden ontsloten via een dashboard voor zorgverleners. Isabel: “De testfase bevestigde dat Happy@Home technisch werk en dat het platform gebruiksvriendelijk is. Zelfs oudere gebruikers konden zelfstandig met de toestellen werken na een korte uitleg.”
De pilootfase toonde ook de klinische meerwaarde. “Bij één patiënt zagen we duidelijke verschillen tussen metingen in de zorgcontext en thuis”, vult Michelle aan. “Via telemonitoring konden zorgverleners veel beter trends analyseren in plaats van losse waarden. Dat ondersteunt betere klinische beslissingen.”
Impact op het werk van verpleegkundigen
Voor verpleegkundigen betekent telemonitoring vooral betere data en meer continuïteit. Metingen gebeuren gespreid in de tijd, wat een realistischer beeld geeft van de gezondheidstoestand van de patiënt. “Je werkt niet langer met momentopnames”, zegt Isabel. “Dat maakt opvolging nauwkeuriger waardoor je over- of onderbehandeling kan vermijden.”
Vandaag vraagt het systeem nog actieve opvolging via het dashboard. Automatische alerts of AI-ondersteuning zijn bewust nog niet geïntegreerd. “Dat is een mogelijke volgende stap”, licht Michelle alvast een tipje van de sluier. “Eerst moet de basis kloppen: dataveiligheid, verantwoordelijkheden en werkbaarheid.”
Relevantie voor beleid en innovatie
Happy@Home richt zich expliciet ook tot beleidsteams en directies. Het platform laat toe om telemonitoring kleinschalig en gecontroleerd op te starten, bijvoorbeeld via pilootgroepen of uitleensystemen voor meettoestellen. “Je hoeft geen grootschalige transformatie door te voeren om te beginnen”, stelt Michelle. “Het kader is modulair. Organisaties kunnen groeien in functie van hun maturiteit.”
Dat is belangrijk, want structurele financiering ontbreekt vandaag nog. “De regelgeving en terugbetaling lopen achter”, erkent Isabel. “Maar net daarom is het belangrijk om nu al ervaring op te bouwen, want telemonitoring zal gegarandeerd een vaste plaats krijgen in de zorg.”
Slimme sensoren als hefboom voor een duurzaam ergonomiebeleid
Hoe help je thuisverpleegkundigen om duurzaam gezond te blijven in een context van stijgende zorgzwaarte en aanhoudende personeelsschaarste? Die vraag stond centraal in een praktijkstudie ERGOWise bij het Wit-Gele Kruis West-Vlaanderen, waar dertig medewerkers meerdere weken via sensoren gemonitord werden.
In veel zorgorganisaties blijft ergonomie vaak beperkt tot een tweejaarlijkse vorming. Correct, maar weinig duurzaam, vindt Bart Degryse, projectmanager innovatie bij het Wit-Gele Kruis West-Vlaanderen. “Je geeft een training van twee uur, medewerkers knikken, maar de praktijk is weerbarstig. Denk maar aan kleine badkamers, weinig hulpmiddelen, tijdsdruk … Dat maakt ergonomisch werken complex. We wilden weten: hoe ziet die fysieke belasting er echt uit? Wanneer en waar loopt het mis? Ons doel was alles in kaart te brengen zodat we kunnen toewerken naar een duurzame ergonomie: een cultuur waarin medewerkers zich bewust zijn van hun bewegingen en ondersteund worden door hulpmiddelen, technologie en een bredere visie op belastbaarheid.”
Van statische opleiding naar blijvende bewustwording
Het traject ERGOWise kwam tot stand vanuit de werkgroep ergonomie van het Wit-Gele Kruis West-Vlaanderen in samenwerking met SpineWise – ontwikkelaar van intelligente wearables – en ErgoSupport, gespecialiseerd in ergonomische training en werkprocesanalyse. De dertig deelnemende thuisverpleegkundigen droegen telkens twee sensoren op de kledij.
Het traject bestond uit twee fases. In week één en twee registreerden de sensoren bewegingen zoals vooroverbuigingen, torsie en rugbelasting (nulmeting). In week drie tot vijf kregen deelnemers een trilsignaal bij foutieve houdingen en volgden groepssessies met feedback, tips rond werkorganisatie en uitwisseling van werkmethodes. Na een pauze van enkele maanden startte fase twee. In week zes werd opnieuw met trilsignaal gewerkt en werden hardnekkige knelpunten besproken. In week zeven werden de sensoren nog één keer zonder feedback geactiveerd om te zien of het geleerde gedrag standhield. Vragenlijsten en datarapporten gaven nadien inzicht op zowel individueel als organisatieniveau.
Significante daling van risicovolle bewegingen
De realtime feedback bleek een cruciale hefboom. Veel collega’s dachten dat ze ergonomisch werkten. De data toonden iets anders. Het trilsignaal werd zo een wake-upcall, een bewustwording van hun eigen belastende bewegingen. “We zagen duidelijke patronen terugkomen”, zegt Bart. “Steunkousen aantrekken, werken in kleine ruimtes, wassen aan het bed … Dat zijn handelingen waar veel overbelasting optreedt. Door de sensoren kregen we voor het eerst objectieve bewijzen. En belangrijk: ook toen we het trilsignaal opnieuw uitschakelden, bleef een groot deel van de gedragsverandering overeind.”
Het project bracht meer naar boven dan individuele verbeterpunten. De inzichten werden input voor een breder beleid rond duurzame ergonomie: meer systematische inzet van hulpmiddelen, aandacht voor spierkracht en belastbaarheid, en case-based monitoring bij medewerkers met klachten. “We gebruiken de sensoren nu gericht, bijvoorbeeld wanneer iemand rugpijn meldt. Niet alleen om bewegingen te analyseren, maar om patronen te herkennen en gepaste oplossingen te zoeken.”
Naar een holistisch ergonomiebeleid
Die combinatie van monitoring en gerichte begeleiding is een krachtige hefboom voor betere ergonomie in de zorg. Maar er is een kanttekening, zegt Bart. “Een effectief ergonomiebeleid vraagt om een multifactoriële en holistische aanpak. Neem nu steunkousen, een erg belastende handeling als je die moet aantrekken bij patiënten. In Nederland is het ondenkbaar dat iemand steunkousen aandoet zonder hulpmiddel. Wij willen naar zo’n beleid toe, maar dat kan alleen als alle actoren mee aan tafel zitten: mutualiteiten, huisartsen, bandagisten. Duurzame ergonomie is een gedeelde verantwoordelijkheid.”
De praktijkstudie werd intussen gedeeld in de federale werkgroep Innovatie, waar andere regio’s de resultaten verder bekijken. “We zijn de eerste grote thuiszorgorganisatie die dit op schaal heeft getest. De technologie is nog prijzig, maar de druk op het lichaamswerk in de thuiszorg is groot. Dan moet je durven investeren in inzicht.”
De sensoren bewezen alvast hun waarde als startpunt voor cultuurverandering. “Het blijft bijzonder,” besluit Bart, “hoe een simpel trilsignaal iemand kan doen stilstaan bij zijn eigen lichaam. Als we die bewustwording kunnen koppelen aan betere hulpmiddelen, sterkere teams en medewerkers die fysiek fit blijven, dan zetten we echt stappen richting duurzame ergonomie.”
Medische beeldvorming: innovaties met impact
Om het met een cliché te zeggen: de wetenschap staat nooit stil. Ook in het AZ Groeninge niet. Henk Lacaeyse, adjunct hoofdverpleegkundige op de dienst medische beeldvorming, vertelt welke innovaties vandaag hun weg vinden in zijn vakgebied. Want met de hulp van AI en een gedreven chocolatier wordt medische beeldvorming efficiënter voor zorgverleners en comfortabeler voor zorgvragers.
Correcte medische beeldvorming vormt de basis van een goede diagnose. Ze maakt het mogelijk om aandoeningen zoals fracturen, spierscheuren en vaatafwijkingen, waaronder aneurysma’s, op te sporen. Een doorgedreven beeldvormende diagnose kan behandelingen gerichter en efficiënter maken. Innovaties binnen dit domein hebben dan ook een aanzienlijke impact op het verdere zorgtraject van patiënten.
Momenteel zitten in het Kortrijke AZ Groeninge verschillende vernieuwingen in de pijplijn, zo vertelt adjunct-hoofdverpleegkundige Henk Lacaeyse: “We bevinden ons in de laatste fase van een studie waarin artificiële intelligentie wordt ingezet om hersenaneurysma’s op te sporen op een CT-scan van de schedel zonder contrastmiddel. Vandaag is contrastvloeistof noodzakelijk om een hersenaneurysma zichtbaar te maken op een CT-scan. Wanneer een hersenaneurysma ruptureert, heeft dit ernstige gevolgen voor de patiënt, met een hoge mortaliteit en vaak dure en lange behandelingen na een hersenbloeding. Als we via deze toepassing patiënten preventief kunnen screenen, zou dat een belangrijke stap voorwaarts betekenen.”
Er lopen ook gelijkaardige studies, onder andere om hersenmetastasen op te sporen en RheumaFinder is een software die door middel van AI-modellen vroegtijdige kenmerken van reumatische ziekten detecteert op courante medische beeldvorming waar gewrichten op staan afgebeeld.
Minder ingrijpend, even efficiënt
Een andere techniek waarbij artificiële intelligentie het ziekenhuis ondersteunt, is de opsporing van darmpoliepen via CT-virtuele colonoscopie. Dit onderzoek wordt niet uitgevoerd door een gastro-enteroloog, maar berust op 3D-reconstructiebeelden van een CT-scan van het abdomen. Door het darmsegment uit deze CT-beelden te isoleren, kan de radioloog als het ware virtueel door de darm navigeren op de computer. Vooraf krijgt de patiënt een oraal laxatief en een contrastvloeistof toegediend, met als doel de darm zo schoon mogelijk te maken. De contraststof markeert eventuele achtergebleven stoelgangresten.
Henk: “We werken reeds enkele jaren met CAD (computer-aided diagnosis). Dit systeem plaatst automatisch een marker op elke verdachte structuur, waarna de radioloog beoordeelt of het om een poliep dan wel om een stoelgangrest gaat. Deze methode is aanzienlijk minder ingrijpend dan de klassieke colonoscopie en vormt een waardevol alternatief voor patiënten die om medische redenen geen conventionele colonoscopie kunnen ondergaan.”
Betere detectie
Overheidsrichtlijnen verplichten ziekenhuizen om bij medische beeldvorming steeds lagere bestralingsdosissen te hanteren. Dit kan een negatieve impact hebben op de beeldkwaliteit. Om dit te ondervangen zijn onze CT-toestellen van General Electric uitgerust met AI-gestuurde reconstructiesoftware, waardoor bij een lagere dosis een gelijke of zelfs betere beeldkwaliteit kan worden bereikt.
Daarnaast zet het AZ Groeninge ook AI-software in voor fractuurdetectie. Waar radiologen voorheen beeld per beeld moesten analyseren om een breuk vast te stellen, kunnen deze nieuwe systemen dat proces aanzienlijk versnellen en efficiënter maken, met slechts een zeer beperkt percentage vals-negatieve resultaten.
Meer comfort voor patiënten
De laatste innovatie die Henk aanhaalt, heeft niets te maken met AI-software of nieuwe scantechnieken, maar betekent wel een belangrijke vooruitgang in het uitvoeren van slikonderzoek bij patiënten met dysfagie: de contrastpraline. “Het idee ontstond toen de verantwoordelijke logopediste binnen de dienst radiologie meldde dat meerdere patiënten met ernstige slikproblemen tijdens een slikfunctieonderzoek een aspiratiepneumonie hadden ontwikkeld na verslikking in bariumhoudende contrastvloeistof”, licht Henk toe. “Patiënten met dysfagie hebben vaak baat bij het indikken van vloeistoffen en vaste voeding. Dit bracht ons ertoe te zoeken naar veiligere methoden om dit onderzoek bij kwetsbare patiënten uit te voeren.”
Een eerste stap was de overstap van bariumhoudende contraststoffen naar veiligere contrastmiddelen, die minder schadelijk zijn wanneer ze accidenteel in de longen worden geaspireerd. In samenwerking met de dienst logopedie werkte het ziekenhuis een aangepaste procedure uit voor het VFES-slikfunctieonderzoek (Video Fluoroscopic Evaluation of Swallowing).
Om het slikken van een vaste bolus te beoordelen werd oorspronkelijk een in contrastvloeistof gedrenkte boterham gebruikt. Vooral bij patiënten na een cerebrovasculair accident (CVA) en bij patiënten met neuromusculaire aandoeningen, zoals de ziekte van Parkinson, bleek deze methode problematisch, onder meer door verlamming van de mondhoek. Dit leidde tot het idee van Chloé D’heedene, afdelingshoofd logopedie, om met een praline te werken. Historisch gezien werden pralines al gebruikt om medicatie toe te dienen, nog voor de ontwikkeling van de huidige gelatinecapsules.
Samen met chocolatier Julius Persoone van The Chocolate Line werd een contrastpraline ontwikkeld. Deze bestaat uit een chocoladeomhulsel met een specifieke cacaosamenstelling die de speekselproductie stimuleert, gecombineerd met een citroengelei die de onaangename smaak van de contrastvloeistof maskeert. De praline wordt ter plaatse, vlak voor aanvang van het slikonderzoek, gevuld met contrastmiddel. Zo kan de slikfunctie bij vaste voeding met één hapklare praline worden geëvalueerd. Dit resulteert in een comfortabelere toedieningswijze en verhoogt bovendien het patiëntcomfort dankzij de aangename smaak.
Dat smaakt naar meer
Intussen krijgen nog meer innovaties vorm in het Kortrijkse ziekenhuis. Zo bezocht medisch afdelingshoofd dokter Vanrietvelde onlangs de radiologiebeurs in Chicago. Een voorproefje van nakende nieuwigheden: Photon Counting CT is al een tijdje op de markt bij Siemens maar binnenkort ook bij GE. Dit is voorlopig nog vrij prijzig maar zal binnen enkele jaren de standaardtechniek worden. Ook contrast mammografie wordt binnenkort uitgetest in het AZ Groeninge, wat een veelbelovend alternatief kan zijn voor mammo MR. Henk besluit: “De techniek staat niet stil, maar iets komt pas op de markt en op onze dienst als het bewezen deugdelijk is.”
Vroeg detecteren wat mis dreigt te gaan
Innovatie in de zorg zit niet altijd in nieuwe machines of complexe technologie. Soms ontstaat ze uit een doordachte manier om bestaande klinische gegevens slimmer te benutten. De (Geriatric) Early Warning Score, (G)EWS, is daar een treffend voorbeeld van. Dit instrument helpt verpleegkundigen om klinische achteruitgang sneller te herkennen en tijdig in te grijpen. In AZ Delta in Roeselare maakt (G)EWS al enkele jaren integraal deel uit van de dagelijkse praktijk.
De Early Warning Score (EWS) is een gestandaardiseerde observatiescore die verpleegkundigen ondersteunt bij het vroegtijdig herkennen van klinische achteruitgang bij patiënten. De score vertaalt vitale parameters zoals ademhaling, zuurstofsaturatie, hartritme, bloeddruk en bewustzijn naar één overzichtelijk cijfer. Hoe hoger de score, hoe groter het risico dat de toestand van de patiënt verslechtert. “De Early Warning Score geeft ons snel en objectief zicht op de klinische toestand van een patiënt”, zegt Wouter Bulckens, hoofdverpleegkundige orthogeriatrie in het AZ Delta. “In een oogopslag zie je of parameters beginnen af te wijken en of verhoogde waakzaamheid nodig is.”
Van losse metingen naar samenhangend inzicht
In de dagelijkse zorgpraktijk meten verpleegkundigen meerdere keren per dag vitale parameters. Toch blijft het soms moeilijk om op basis van afzonderlijke waarden tijdig te zien wanneer een patiënt echt achteruitgaat. “Je kan perfect een normale bloeddruk of saturatie meten, terwijl er toch iets niet klopt”, zegt Wouter. “De kracht van de EWS zit net in het samenbrengen van die gegevens en het zichtbaar maken van patronen.”
Op geriatrische afdelingen komt daar een extra uitdaging bij. Oudere patiënten hebben vaker chronisch afwijkende parameters, waardoor een klassieke momentopname minder betrouwbaar wordt. Daarom werkt AZ Delta met een geriatrische variant: de Geriatric EWS. Die houdt rekening met de specifieke context van de oudere patiënt en laat expliciet ruimte voor klinisch oordeel en buikgevoel. “Bij geriatrische patiënten kan een plotselinge verandering belangrijker zijn dan de absolute waarde”, verduidelijkt Wouter. “En soms zegt je onderbuikgevoel dat iets niet oké is, ook al lijkt de score nog geruststellend.”
Technologie en verpleegkundig denken: een en-enverhaal
(G)EWS sluit nauw aan bij het klinische handelen van verpleegkundigen en versterkt dat in de dagelijkse praktijk. De score biedt houvast om risico’s in te schatten en ondersteunt het klinisch redeneren, zonder het professionele oordeel te vervangen. Wouter: “Het is een hulpmiddel dat mee richting geeft. Je blijft altijd kijken naar de patiënt, maar je staat er niet alleen voor.”
Binnen AZ Delta is (G)EWS ingebed in duidelijke afspraken en zorgpaden. Vastgelegde drempelwaarden maken voor elke zorgverlener helder wanneer extra observatie nodig is of wanneer een arts wordt ingeschakeld. Dat creëert rust en eenduidigheid, ook in drukke situaties of bij minder ervaren collega’s. “De score helpt ons sneller en gerichter te handelen, met behoud van de verantwoordelijkheid en expertise van de verpleegkundige.”
Preventief schakelen in plaats van crisisbeheer
Voor het ziekenhuisbeleid ligt een belangrijke meerwaarde van (G)EWS in de verschuiving van reactief naar preventief werken. Door afwijkingen sneller te detecteren, kan het zorgteam vroeger ingrijpen en escalaties vermijden. “De invoering van de EWS kwam er bij ons na studies die aantoonden dat je kritieke situaties zo sneller herkent”, zegt Wouter. “In de praktijk merken we bijvoorbeeld minder onverwachte reanimaties omdat we eerder bijsturen.”
Dat preventieve karakter is extra relevant in een ziekenhuiscontext met meerdere campussen. AZ Delta beschikt niet op elke locatie over een spoeddienst, maar werkt wel met rapid response teams. “Bij sterk afwijkende scores schakelen we dat team tijdig in. Zonder zo’n objectieve trigger zou die drempel soms hoger liggen.”
Digitale opvolging en veilige overdracht
(G)EWS is geïntegreerd in het elektronisch patiëntendossier en maakt evoluties in vitale parameters zichtbaar doorheen de tijd. “Bij de start van een shift zien verpleegkundigen meteen welke patiënten verhoogde scores hadden”, vervolgt Wouter. “Dat helpt om prioriteiten te bepalen en gerichter te observeren.” Die gedeelde alertheid versterkt zowel de patiëntveiligheid als de continuïteit van zorg tussen teams en shiften.
Tegelijk heeft (G)EWS een duidelijke opleidingswaarde. Voor studenten en startende verpleegkundigen biedt de score houvast bij het ontwikkelen van klinisch inzicht. “Ze leren sneller verbanden leggen tussen wat ze meten en wat dat betekent voor de patiënt. Dat stimuleert gerichte vragen en overleg met mentoren.”
Door objectieve data te combineren met klinische expertise ondersteunt deze tool veilige, toekomstgerichte zorg. Voor verpleegkundigen en ziekenhuisbeleid toont (G)EWS dat innovatie ook kan betekenen: scherper observeren, sneller schakelen en samen verantwoordelijkheid opnemen voor patiëntveiligheid.
Nood aan een nieuw zorgkader
Innovatie in de zorg vertrekt vaak vanuit wat technologisch of organisatorisch mogelijk is. Maar wat als we eerst systematisch zouden kijken naar wat patiënten vandaag en morgen echt nodig hebben? Met het NEED-framework ontwikkelden Sciensano en het KCE een wetenschappelijk kader om onvervulde noden in kaart te brengen, over aandoeningen heen. Een aanpak die ook voor verpleegkundigen relevante handvaten biedt.
De aanleiding voor de ontwikkeling van het NEED-framework ligt in een vaststelling die velen in de zorg zullen herkennen: innovaties zijn vaak aanbodgestuurd. Nieuwe behandelingen, technologieën of zorgmodellen worden ontwikkeld vanuit het perspectief van onderzoekers, bedrijven of zorginstellingen, maar sluiten niet altijd aan bij wat patiënten zelf als een dringende nood ervaren. “Als je naar de literatuur kijkt, zie je dat er heel veel verschillende definities bestaan van onvervulde noden”, zegt Robby De Pauw, onderzoeker bij Sciensano. “Er ontbrak een coherent kader om al die noden samen te brengen.”
Daarnaast merkte het onderzoeksteam dat eerdere oefeningen rond noden vaak sterk gefocust waren op één aspect, zoals medische noden of farmaceutische innovatie. Terwijl zorginnovatie veel breder is dan dat. Het resultaat: waardevolle ontwikkelingen die niet altijd vertrekken vanuit de realiteit van patiënten. “We zien dat innovaties vaak gedreven zijn door het aanbod van wie ze ontwikkelt, en minder door de echte noden van patiënten”, klinkt het.
Van literatuur tot patiëntengesprekken
Het NEED-project is een samenwerking tussen Sciensano en het Kenniscentrum voor de Gezondheidszorg (KCE), met nauwe betrokkenheid van onder meer de Hoge Gezondheidsraad. Van bij de start werd bewust gekozen voor een brede, interdisciplinaire aanpak. De eerste fase bestond uit een uitgebreid literatuuronderzoek. “We onderzochten welke frameworks al bestonden”, legt Rani Claerman – eveneens van Sciensano – uit. “Op basis daarvan bouwden we een eerste set van domeinen, criteria en indicatoren op. Dat kader verfijnden we verder via overleg met verschillende stakeholders: patiëntenverenigingen, zorgprofessionals en experten uit verschillende disciplines. Ook casestudies spelen een belangrijke rol.”
Door die casestudies, bijvoorbeeld van de ziekte van Crohn, merkten de onderzoekers dat bepaalde noden nog niet in het framework zaten. Zo kwam onder andere de impact op het seksuele leven naar voren. Een signaal om het kader verder uit te breiden. Het framework evolueert dus voortdurend, gevoed door nieuwe data, inzichten en praktijkervaringen.
Over toekomst en rechtvaardigheid
Het NEED-framework is een multidisciplinair framework met drie grote assen. Het eerste is het patiëntendomein, met de noden die rechtstreeks te maken hebben met het leven van de patiënt, zoals symptomen, functioneren en kwaliteit van leven. Daarnaast staat het maatschappelijke domein. Welke impact heeft een aandoening op de samenleving? Denk aan prevalentie, zorgkosten of maatschappelijke participatie. Waar het framework een duidelijk verschil maakt met andere gelijkaardige onderzoeken is dat het ook het toekomstperspectief meeneemt. Wat zijn de verwachtingen of uitdagingen op langere termijn?
Daarnaast loopt equity – rechtvaardigheid in de zorg – als een transversale dimensie doorheen het hele framework. “We willen er bewust op letten dat noden van kwetsbare groepen voldoende zichtbaar worden”, benadrukt Robby.
Op basis van dit kader bouwt het team nu een databank met informatie uit verschillende bronnen: literatuur, bestaande databanken, vragenlijsten bij patiënten, interviews en input van experten. “Andere onderzoekers kunnen met onze vragenlijsten aan de slag om nieuwe data te verzamelen”, legt Rani uit. “Zelf willen we nog casestudies over andere ziektes uitwerken. Ook zeldzame ziektes staan op onze radar. Zo groeit de databank verder.” Het doel is niet om zelf oplossingen te bedenken, maar om noden systematisch zichtbaar te maken. “We willen een overzicht geven van waar de noden het hoogst zijn, transversaal over ziekten heen of net heel specifiek binnen één patiëntengroep. Het ultieme doel is dat belangrijke spelers op die noden gaan inspelen en een oplossing ontwikkelen.”
Sleutelrol voor verpleegkundigen
Het NEED-framework betrekt expliciet het perspectief van de patiënt. En dat perspectief blijkt niet altijd samen te vallen met wat zorgverleners als prioriteit zien. “Vraag je een patiënt wat hij nodig heeft en vraag je het aan een zorgverlener, dan krijg je vaak een heel verschillend antwoord. Er is duidelijk een discrepantie tussen wat zorgverleners denken dat optimale zorg is en wat patiënten vinden”, legt Robby uit. “Dat bewustzijn alleen al is heel waardevol. Sta open voor de noden van een patiënt.”
Verpleegkundigen spelen een sleutelrol in het signaleren van noden, net omdat zij zo dicht bij de patiënt staan. Het framework kan helpen om die signalen te kaderen en bespreekbaar te maken, zowel in de praktijk als in beleids- of innovatiecontexten. Ook het interdisciplinaire karakter van het NEED-project sluit goed aan bij de verpleegkundige praktijk. “In ons onderzoeksteam werken mensen met verschillende achtergronden, waaronder ook verpleegkundigen”, zegt Robby. “We willen vermijden dat NEED gezien wordt als iets dat alleen over farmaceutische producten gaat. Het is veel breder dan dat. We willen binnen het project ook graag een tool ontwikkelen om te prioriteren in de noden van de verschillende stakeholders.”
Voor verpleegkundigen kan het framework een taal en structuur bieden om noden te benoemen, verschillen in perspectief zichtbaar te maken en bij te dragen aan zorginnovatie die beter aansluit bij wat patiënten echt nodig hebben.
Een ziekenhuis is geen crisisopvang: waarom sociale opnames blijven toenemen
Een jongen van negen met een mentale beperking verblijft al een jaar op de pediatrische afdeling van een ziekenhuis. Niet omdat hij ziek is, maar omdat er nergens een passende voorziening beschikbaar is en zijn ouders hem niet kunnen opvangen. Dit is een uitzonderlijk lang verblijf, maar voor kinderrechtencommissaris Caroline Vrijens staat dit voorbeeld niet op zichzelf. In een recent advies, waaraan ook NETWERK VERPLEEGKUNDE meewerkte, waarschuwt ze dat steeds meer kinderen en jongeren in een ziekenhuis belanden terwijl ze fysiek niet ziek zijn. “Een ziekenhuis is geen thuis, en toch worden verpleegkundigen vandaag geconfronteerd met situaties die daar eigenlijk niet horen”, zegt ze.
Uit gesprekken met sociale diensten en kinderteams blijkt dat sociale opnames frequenter voorkomen dan gedacht. Caroline: “In elk ziekenhuis dat we bezochten, zei het team dat dit regelmatig gebeurt. Dat was een wake-upcall. We dachten dat het om uitzonderlijke situaties ging, maar dat klopt niet.” Het beeld wordt bevestigd door cijfers van het agentschap Opgroeien: in 2024 werden minstens 120 sociale opnames genoteerd. Volgens het Kinderrechtencommissariaat is dit een onderschatting, omdat niet alle plaatsingen als zodanig worden genoteerd. Ziekenfondsen vragen namelijk altijd om een medische reden, waardoor een sociale opname soms formeel een medische wordt.
Waarom kinderen toch in het ziekenhuis belanden
De redenen voor deze opnames zijn uiteenlopend. Sommige baby’s kunnen niet mee naar huis omdat de thuissituatie onveilig is. In andere gevallen vindt een jeugdrechter geen plaats in een residentiële voorziening, hoewel de nood hoog is. En jongeren die op een crisismoment niet meer thuis kunnen blijven, worden soms naar spoed gebracht om tijd te overbruggen.
Volgens Caroline zijn deze ziekenhuisverblijven geen losstaande incidenten, wel symptomen van een breder maatschappelijk probleem. “Dakloosheid, armoede, psychische kwetsbaarheid, gebrek aan woonkwaliteit en lange wachtlijsten in de jeugdhulp komen samen in één realiteit. Wanneer die systemen onder druk staan, belanden kinderen uiteindelijk op een plek die nooit daarvoor bedoeld is.”
Wanneer kinderrechten onder druk komen te staan
Het advies van het Kinderrechtencommissariaat benadrukt dat deze verblijven meerdere kinderrechten schenden: het recht op onderwijs, vrije tijd en spel, contact met familie en leeftijdsgenoten, en het recht op gepaste begeleiding. “Het zijn vaak kinderen die op dat moment geconfronteerd worden met gevoelens van angst, verdriet of trauma”, zegt Caroline. “Ze hebben iemand nodig die tijd heeft, en precies dat ontbreekt.”
Ziekenhuizen doen wat ze kunnen om deze kinderen en jongeren te ondersteunen, maar ze missen tijd, middelen en de juiste expertise. Verpleegkundigen zijn niet altijd opgeleid om complexe psychosociale noden op te vangen. “Deze kinderen hebben nabijheid en geruststelling nodig, maar de realiteit van een drukke afdeling laat dat niet altijd toe. Die machteloosheid kruipt onder de huid.”
Prenataal ingrijpen: een sleutelmoment dat te weinig benut wordt
Volgens het advies ligt een belangrijk deel van de oplossing voor de geboorte. Vandaag is het wettelijk moeilijk om aanstaande ouders verplicht te begeleiden, waardoor cruciale kansen verloren gaan. Caroline verwijst naar Limburg, waar het project Veilig en omringd opgroeien in de buik, een samenwerking tussen het agentschap Opgroeien en het Virga Jesse ziekenhuis, veelbelovende resultaten toont. “Het is een inspirerend voorbeeld. Door vroeg te begeleiden en gezinnen te versterken, vermijd je dat pasgeborenen wekenlang in een ziekenhuisbed blijven omdat er geen alternatief is.”
Ondersteuning voor verpleegkundigen blijft noodzakelijk
Zolang sociale opnames niet volledig kunnen worden vermeden, moeten ziekenhuismedewerkers beter worden ondersteund. Dat gaat over psychopedagogische expertise, vrijwilligers die tijd kunnen maken voor spel en nabijheid, duidelijke afspraken met jeugdhulp en justitie, interdisciplinaire samenwerking en aandacht voor morele stress. In sommige ziekenhuizen wordt al jaren in die aanpak geïnvesteerd, vaak zonder extra middelen. Zoals in het Virga Jesse Ziekenhuis. “Een twintigtal jaar geleden beslisten we om te investeren in psychomedische zorg. We stapten af van de strikte scheiding tussen het lichamelijke en het psychische en kijken naar het kind of de adolescent in zijn geheel”, licht Philippe Aliet, diensthoofd Kinder- en Jeugdgeneeskunde, toe.
Caroline waardeert die inzet, maar haar boodschap blijft helder. “Verpleegkundigen doen vandaag meer dan hun opdracht omvat. Ze komen tegemoet aan een maatschappelijke nood, maar dat mag niet de norm worden. Kinderen verdienen een veilige, warme en passende plek.”
Aanbevelingen om plaatsing in ziekenhuizen om niet-medische redenen te voorkomen
- Versterk de bescherming van ongeboren kinderen
- Garandeer het recht op wonen voor elk kind
- Zorg dat elk kind gepaste hulp krijgt
- Versterk de crisishulpverlening
- Trek de kaart van continuïteit in de hulpverlening
- Stop het of-ofverhaal van jeugdhulp en kinder- en jeugdpsychiatrie
- Ontwikkel en financier een passend psychiatrisch aanbod voor 15- tot 18-jarigen.
Kan die plaatsing niet vermeden worden, zorg dan dat alle informatie voorhanden is, verzacht dan de overbrenging van het kind, laat professionals op een zorgzame manier informatie delen in het belang van het kind en respecteer zoveel mogelijk het recht op onderwijs, vrije tijd en spel.
VG-MZG: onzichtbare verpleegkundige zorg zichtbaar maken
Met dank aan Carmen Thieren, expert verpleegkundige gegevens bij de FOD Volksgezondheid
Wie aan ziekenhuisdata denkt, komt al snel uit bij medische diagnoses, heelkunde, medicatie en technische behandelingen. Toch zit achter elk zorgtraject een fundament dat veel minder zichtbaar is: de continue, deskundige en vaak intensieve verpleegkundige zorg die patiënten veilig, comfortabel en ondersteund doorheen hun opname loodst. Die zorg vormt het kloppend hart van het ziekenhuis en bleef jarenlang grotendeels onzichtbaar in officiële rapportages en beleidsbeslissingen.
Toch evolueert de verpleegkundige praktijk razendsnel. We werken met steeds complexere zorgvragen, technologische innovaties en met multidisciplinaire samenwerking, personeelsschaarste, en een groeiende nood aan klinisch redeneren. In zo’n context is het essentieel dat verpleegkundige activiteiten niet alleen worden uitgevoerd, maar ook zichtbaar, meetbaar en overdraagbaar zijn.
Een van de belangrijkste instrumenten om dat in België mogelijk te maken, is VG-MZG: de Verpleegkundige Gegevens binnen de Minimale Ziekenhuisgegevens.
Hoewel elke verpleegkundige vertrouwd is met registreren, is niet altijd duidelijk waarom deze registraties belangrijk zijn, of welke impact ze hebben op zorg, samenwerking en beleid. Wat is de bedoeling en meerwaarde van VG-MZG, en waarom is correcte registratie een professionele verantwoordelijkheid die onze zorg, en niet onze administratie, versterkt?
Minimale registratie met maximale betekenis
VG-MZG is een gestandaardiseerd registratiesysteem dat door alle Belgische ziekenhuizen gebruikt wordt. Het maakt deel uit van de officiële MZG-registratie van de FOD Volksgezondheid. Cruciaal is dat VG-MZG geen volledige inventaris vormt van alles wat een verpleegkundige kan of moet doen. Het is bewust ontworpen als een minimaal instrument: met zo weinig mogelijk registratielast toch een zo duidelijk en betrouwbaar mogelijk beeld vormen van de zorgbehoefte van een patiënt. Het doel is dus focus, niet volledigheid.
Correcte registratie is meer dan administratie
Een goed verpleegkundig dossier vormt het fundament van veilige zorg. Het legt vast wat er gebeurt, waarom bepaalde keuzes gemaakt worden en hoe de toestand van een patiënt evolueert. Het is niet louter een administratieve verplichting, maar een klinisch hulpmiddel dat de continuïteit van zorg garandeert, risico’s vermindert en garandeert dat collega’s exact kunnen voortbouwen op wat eerder gebeurde. Een volledig en correct ingevuld verpleegkundig dossier laat het klinisch redeneren van de verpleegkundige zien en maakt het mogelijk om als team consequent en onderbouwd te handelen. Dit ondersteunt niet alleen de zorgcontinuïteit, maar ook de onderlinge samenwerking tussen verpleegkundigen, artsen en andere disciplines.
Een correcte registratie maakt bovendien duidelijk hoe intensief en complex bepaalde zorg is. Het wordt mogelijk om zorgzwaarte objectief in kaart te brengen en te begrijpen waarom sommige patiënten of afdelingen meer tijd en expertise vereisen. Dat inzicht is waardevol voor personeelsplanning, taakverdeling en het bespreekbaar maken van werkdruk, maar ook om evidencebased verbeteracties te formuleren. Wanneer teams zien welke interventies vaak voorkomen of welke risico’s zich herhalen, ontstaat ruimte voor reflectie, leren en optimaliseren.
Realiteit van zorg
De VG-MZG helpt om de realiteit van verpleegkundige zorg zichtbaar te maken voor beleidsmakers, onderzoekers en zorgorganisaties. De gegevens worden op nationaal niveau gebruikt om evoluties op te volgen, noden in kaart te brengen en toekomstige hervormingen voor te bereiden. Zo speelde verpleegkundige informatie een belangrijke rol in verschillende KCE-studies. In het rapport over de hervorming van intensieve zorg bijvoorbeeld werd uitgebreid onderzocht hoe zwaar de werkbelasting voor IC-verpleegkundigen werkelijk was, onder meer tijdens de COVID-19-pandemie. Door gedetailleerde registraties van interventies, zorgzwaarte en monitoring werd duidelijk dat de combinatie van hoge complexiteit en een krappe personeelsbezetting leidde tot een verhoogde zorgdruk, risico’s in de zorgverlening en een reëel verlies aan personeel.
Dezelfde aanpak werd gebruikt in studies naar veilige verpleegkundigenratio’s in acute ziekenhuizen, waarin de geregistreerde zorgzwaarte en frequentie van verpleegkundige interventies mee de basis vormden voor aanbevelingen over minimale en veilige bezettingsnormen. Zulke analyses tonen hoe waardevol betrouwbare verpleegkundige gegevens zijn: zonder zicht op wat verpleegkundigen werkelijk doen, blijft een groot deel van de zorg onzichtbaar in beleidsvorming. Hoe correcter de registratie gebeurt, hoe sterker de verpleegkundige praktijk vertegenwoordigd is in beslissingen over financiering, zorgnormen en organisatie van de gezondheidszorg. In die zin draagt elke verpleegkundige, door zorgvuldig te registreren, rechtstreeks bij aan een betere en eerlijkere toekomst voor het beroep.
De zes domeinen: een overzicht van wat verpleegkundigen echt doen
De VG-MZG-handleiding groepeert interventies in zes domeinen die samen het hart van onze zorg weerspiegelen:
- Elementaire fysiologische zorg
Basiszorg: voeding, hygiëne, comfort, uitscheiding, pijnobservatie, basismonitoring. - Complexe fysiologische zorg
Klinisch-technische interventies zoals medicatie, infusies, respiratoire ondersteuning, wondzorg, thermoregulatie en neurologische opvolging. - Gedrag en psychosociale zorg
Educatie, ondersteuning bij communicatie, emotionele begeleiding, crisisinterventie. - Veiligheid en risicobeheer
Preventie van complicaties, bewaking van vitale functies, toezicht op risico-situaties. - Gezin en contextzorg
Familiegerichte zorg, perinatale ondersteuning, ouderschapsbegeleiding, kangoeroezorg. - Diagnostiek en zorgcoördinatie
Multidisciplinair overleg, voorbereiding en opvolging van diagnostiek, evaluaties en organisatorische zorgrollen.
Samen vormen deze domeinen een helder, multidimensionaal zorgbeeld: van basiszorg tot hoogtechnologische monitoring, van emotionele ondersteuning tot zorgcoördinatie.
Bacheloropleiding verpleegkunde in de lift
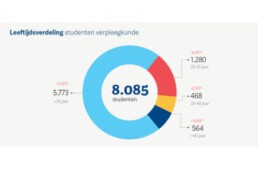
Dit academiejaar zijn 8.085 studenten ingeschreven voor de bacheloropleiding verpleegkunde, een stijging van 2,71 procent ten opzichte van 2024-2025. Die verhoging situeert zich vooral bij de generatiestudenten. Daar zien we maar liefst 14,16 procent meer studenten dan vorig academiejaar. Ook bij de studiestarters zien we 8,93 procent meer inschrijvingen. Positieve cijfers, dus. Dat vindt ook Vlaams Zorg- en Welzijnsambassadeur Candice De Windt.
“We stellen vast dat zeventig procent van de studenten jonger is dan 25 jaar”, zegt Candice. “Dat is een serieuze opsteker en betekent dat weer meer jongeren kiezen voor een opleiding verpleegkunde. Toch merken we bij de studenten tussen 25 en 40 jaar een daling van 2,24 procent. Zij-instromers zijn belangrijk voor verpleegkunde. Ik vermoed dat de daling hier te maken heeft met de onduidelijkheden over de werkloosheidsuitkering. Er is een uitzondering voor verpleegkunde afgesproken, maar hoe die er precies zal uitzien is nog niet verankerd in de wetgeving. Die onzekerheid heeft een impact. Daar kan je niet omheen.”
En de opleiding basisverpleegkunde?
De hervormingen binnen het verpleegkundig beroep beïnvloeden de inschrijvingen van de opleiding basisverpleegkunde. Dat was vorig jaar zo en is dit jaar niet anders. “We stellen opnieuw een daling vast, maar die is minder groot dan vorig jaar”, licht Candice toe. “In 2023-2024 telden de HBO5-opleidingen nog 6.612 studenten, vorig jaar waren dat er 5.762 (-12,86 procent) en dit jaar tikken we af op 5.547 studenten (-3,73 procent). Toch ontvangen we optimistische signalen van enkele scholen. We merken dat wie positief communiceert over de hervorming en de opleiding, dat ook weerspiegelt ziet in betere cijfers. Daarnaast wil ik een oproep lanceren naar de sociale partners om enerzijds zo snel mogelijk de verloning voor basisverpleegkundigen te verduidelijken en anderzijds werk te maken van een haalbare brugopleiding zodat de scholen deze kunnen inrichten.”
Negen procent meer studiestarters
Het totaal aantal inschrijvingen voor verpleegkunde stijgt met deze cijfers opnieuw naar het niveau van 2021. “We zitten terug boven de 8.000 studenten. Dat is mooi en biedt kansen, voor de uitstraling van het beroep en voor de toekomst van onze zorg en van verpleegkunde waar we elk verpleegkundig talent nodig hebben. Zeker de bijna negen procent extra studiestarters dit academiejaar zijn een opsteker”, zegt Candice nog. “De oorzaak? Ik denk dat de geopolitieke onzekerheden er voor iets tussen zitten. Dat zijn tijden waarin je ziet dat mensen kiezen voor meer klassieke opleidingen en voor zekerheid.”
Meer studenten betekent ook meer stageplaatsen. In juni studeren bovendien de eerste basisverpleegkundigen af. Is het werkveld daar klaar voor? “Je ziet veel verschillen”, besluit Candice. “Ik kan alleen oproepen om maximaal in te zetten op beide profielen. Begeleid de studenten en de starters in je organisatie. Basisverpleegkundigen zijn ontzettend waardevol en inzetbaar binnen een gestructureerd zorgteam en krijgen ook alle kansen tot professionalisering, groei en uitbreiding van hun talenten en competenties binnen de visie van levenslang leren.”