De ontwikkeling van de professionele rolidentiteit van startende verpleegkundigen in een algemeen ziekenhuis
De ontwikkeling van de professionele rolidentiteit van startende verpleegkundigen in een algemeen ziekenhuis
Het wereldwijde tekort aan verpleegkundigen groeit waardoor retentiestrategieën onmisbaar zijn (1). Belgisch onderzoek wijst uit dat één op de tien verpleegkundigen het beroep wil verlaten en dat er een uitstroom verwacht wordt door een golf van pensioenen (2). Startende verpleegkundigen blijken dan weer kwetsbaar om het beroep vroegtijdig te verlaten (3-5).
Literatuur toont aan dat een sterke professionele rolidentiteit (PRI) een indicator vormt voor retentiegerelateerde uitkomsten (6-10). De PRI van een verpleegkundige omvat persoonlijke waarden, houdingen en overtuigingen, gecombineerd met de kenmerken van het beroep (7). Dit onderzoek heeft als doel inzicht te verwerven in al dan niet beïnvloedende aspecten op de PRI van startende bachelorverpleegkundigen in een Vlaams algemeen ziekenhuis.
Methode
Dit kwalitatieve onderzoek maakte gebruik van face-to-face-interviews met acht bachelorverpleegkundigen die minder dan twee jaar werkervaring hebben, allen werken ze op gespecialiseerde ziekenhuisafdelingen in de regio Antwerpen. De dataverzameling vond plaats tussen november 2023 en april 2024. De verzamelde data werden geanalyseerd door middel van een inductieve thematische analyse.
Resultaten
De analyse identificeerde vijf thema’s: menselijke interactie en relaties, individuele mate van empowerment, professionele groei en samenwerking, maatschappelijke beeldvorming en tenslotte organisatorische structuur. De respondenten beleven aspecten zoals verbondenheid, vertrouwen in competentie, autonomie, waardering en erkenning binnen het zorgteam en een ondersteunende veilige werkomgeving waarin leren centraal staat, als essentieel voor de ontwikkeling van hun PRI. Waarden als respect, gelijkwaardigheid, collegialiteit en horizontaliteit in relaties staan voorop. Leidinggevenden spelen een rol in het faciliteren van dit klimaat. Door een vertrouwensband met een mentor worden verpleegkundigen zelfverzekerder in hun rol binnen het interprofessionele team. Onrealistische beroepspercepties worden als belemmerend ervaren. De verpleegkundigen uiten frustratie en boosheid over de omgeving die het beroep stereotypeert als de persoon die enkel uitvoert en doet wat de dokter zegt, terwijl ze het beleven als een volwaardig beroep waarvoor je heel wat competenties moet ontwikkelen en een volwaardige vierjarige opleiding moet volgen.
Conclusie
Dit onderzoek biedt waardevolle inzichten. In de literatuur wordt het belang van erkenning en waardering van hun expertise binnen een samenwerkend zorgteam benadrukt om een sterke PRI te ontwikkelen (11-17). Zelfvertrouwen groeit in een ondersteunend, psychologisch veilig werkklimaat (18, 19) dat autonomie, betrokkenheid en inspraak bevordert, wat professioneel leren en groeien ondersteunt (20, 21). PRI wordt verder ontwikkeld in interactie met collega’s, waarbij integratie en verbondenheid essentieel zijn (22, 23). Empowerend leiderschap (24-28) en het bijsturen van een onrealistische perceptie van het beroep versterken de PRI en het zelfbeeld (29, 30). Verder onderzoek naar het concept kan helpen bij het zoeken naar gerichte interventies ter bevordering van PRI en retentie van startende verpleegkundigen.
- WHO. Global Strategy on human Resources for Health 2020 [cited 2023 27/10]. Available from: https://www.who.int/health-topics/health-workforce#tab=tab_1.
- Geuens N, Van Bogaert P, Franck E. Vulnerability to burnout within the nursing workforce—The role of personality and interpersonal behaviour. Journal of clinical nursing. 2017;26(23-24):4622-33.
- Blomberg H, Welander J. A narrative study of newly graduated registered Swedish nurses’ establishment in the profession and the portrayal of a healthcare organisation. Journal of health organization and management. 2019;33(4):413-25.
- Powers K, Herron EK, Pagel J. Nurse preceptor role in new graduate nurses’ transition to practice. Dimensions of Critical Care Nursing. 2019;38(3):131-6.
- Gardiner I, Sheen J. Graduate nurse experiences of support: A review. Nurse education today. 2016;40:7-12.
- Kristoffersen M. Does professional identity play a critical role in the choice to remain in the nursing profession? Nursing open. 2021;8(4):1928-36.
- Philippa R, Ann H, Jacqueline M, Nicola A. Professional identity in nursing: A mixed method research study. Nurse education in practice. 2021;52:103039.
- ten Hoeve Y, Castelein S, Jansen G, Roodbol P. Dreams and disappointments regarding nursing: Student nurses’ reasons for attrition and retention. A qualitative study design. Nurse education today. 2017;54:28-36.
- Keyko K, Cummings GG, Yonge O, Wong CA. Work engagement in professional nursing practice: A systematic review. International journal of nursing studies. 2016;61:142-64.
- Ruijters MC. Queeste naar goed werk. Over krachtige professionals in een lerende organisatie Deventer: Vakmedianet. 2018.
- Reinders JJ, Krijnen W. Interprofessional identity and motivation towards interprofessional collaboration. Medical Education. 2023;57(11):1068-78.
- Tsakitzidis G, Van Royen P. Leren interprofessioneel samenwerken in de gezondheids-en welzijnszorg2022.
- Tsakitzidis G, Kool E. Van multidisciplinaire naar interprofessionele samenwerking: vijf bouwstenen voor zorgteams. Huisarts nu: maandblad van de Wetenschappelijke Vereniging van Vlaamse Huisartsen-Brussel. 2022;51(1):18-22.
- De Vos AM. Over Leven Lang Leren 2023 [cited 2024 16/04]. Available from: https://hbo-kennisbank.nl/details/sharekit_av:oai:surfsharekit.nl:32b58cdd-d638-45c5-8e83-c67f091994ff?q=%22Vos%2C+Annemarie+de%22.
- Pelone F, Harrison R, Goldman J, Zwarenstein M. Interprofessional collaboration to improve professional practice and healthcare outcomes. Cochrane database of systematic reviews. 2017(6).
- House S, Havens D. Nurses’ and physicians’ perceptions of nurse-physician collaboration: a systematic review. JONA: The Journal of Nursing Administration. 2017;47(3):165-71.
- Forbes TH, Evans S. From anticipation to confidence: A descriptive qualitative study of new graduate nurse communication with physicians. Journal of nursing management. 2022;30(6):2039-45.
- Edmondson AC. De onbevreesde organisatie: creëer psychologische veiligheid op de werkvloer om innovatie en groei te stimuleren: Business Contact; 2019.
- O’Donovan R, De Brún A, McAuliffe E. Healthcare professionals experience of psychological safety, voice, and silence. Frontiers in Psychology. 2021;12:626689.
- Ryan R, Deci E. Basic psychological needs in motivation, development, and wellness. Sevent Avenue. 2017.
- Vos M. Lang Leve Leren. Deventer: Windesheim Hogeschool. 2020.
- Zarshenas L, Sharif F, Molazem Z, Khayyer M, Zare N, Ebadi A. Professional socialization in nursing: A qualitative content analysis. Iranian Journal of Nursing and Midwifery Research. 2014;19(4):432-8.
- Frögéli E, Rudman A, Gustavsson P. The relationship between task mastery, role clarity, social acceptance, and stress: An intensive longitudinal study with a sample of newly registered nurses. International journal of nursing studies. 2019;91:60-9.
- Vermeulen H, van Oostveen C. Persoonsgericht leiderschap: een participatief actieonderzoek over verpleegkundig leiderschap. Nederlands Tijdschrift voor Evidence Based Practice. 2017;15(3):23-4.
- INTERREG V. BLIJF AAN Z. 2022.
- Cardiff S, McCormack B, McCance T. Person-centred leadership: A relational approach to leadership derived through action research. Journal of clinical nursing. 2018;27(15-16):3056-69.
- Sahraei Beiranvand M, Beiranvand S, Beiranvand S, Mohammadipour F. Explaining the effect of authentic and ethical leadership on psychological empowerment of nurses. Journal of nursing management. 2021;29(5):1081-90.
- Laschinger HKS, Wong CA, Grau AL. The influence of authentic leadership on newly graduated nurses’ experiences of workplace bullying, burnout and retention outcomes: A cross-sectional study. International journal of nursing studies. 2012;49(10):1266-76.
- van der Cingel M, Brouwer J. What makes a nurse today? A debate on the nursing professional identity and its need for change. Nursing philosophy : an international journal for healthcare professionals. 2021;22(2):e12343.
- Rodríguez-Pérez M, Mena-Navarro F, Domínguez-Pichardo A, Teresa-Morales C. Current Social Perception of and Value Attached to Nursing Professionals’ Competences: An Integrative Review. International journal of environmental research and public health. 2022;19(3):1817.

Door enthousiasme en betrokkenheid wil Linda Boeken verpleegkundigen professioneel motiveren via een goede samenwerking en communicatie. Met 35 jaar werkervaring als psychiatrisch verpleegkundige behaalde ze in juni 2024 mijn masterdiploma aan de Universiteit Antwerpen. Haar masterproef kreeg de prijs “Impact op het werkveld binnen het domein verpleegkunde 2024”, uitgereikt door NETWERK VERPLEEGKUNDE en de FNBV.
Een crosssectioneel onderzoek naar de persoonskenmerken bij eerste- en laatstejaarsstudenten verpleeg- en geneeskunde in Vlaamstalige onderwijsinstellingen
Interprofessionele samenwerking (IPS) tussen artsen en verpleegkundigen speelt een essentiële rol bij het verbeteren van patiëntenzorg en -uitkomsten. Conflicten en communicatieproblemen, veroorzaakt door traditionele hiërarchieën en verschillen in professionele identiteit, belemmeren evenwel deze samenwerking.
Inleiding
Het belang van effectieve IPS voor de kwaliteit van de zorg wordt algemeen erkend, toch blijft het onderzoek naar de persoonskenmerken van artsen en verpleegkundigen beperkt. Deze kenmerken zijn nochtans belangrijk omdat ze direct invloed hebben op individueel gedrag, communicatievaardigheden en bijgevolg de teamdynamiek. Dit onderzoek richt zich op de identificatie van persoonskenmerken bij verpleeg- en geneeskundestudenten, met als doel aanbevelingen te formuleren voor onderwijs en leiderschap in de gezondheidszorg om zo de IPS en uiteindelijk de kwaliteit van zorg te optimaliseren.
Methode
Via een crosssectioneel onderzoeksdesign werden gegevens verzameld bij 659 eerste- en laatstejaarsstudenten in de opleidingen verpleeg- en geneeskunde. Vijf Vlaamstalige hogescholen en vier universiteiten namen deel. De persoonskenmerken werden gemeten via de NEO Five-Factor Inventory-persoonlijkheidstest (NEO-FFI). De datacollectie vond plaats tijdens het academiejaar ’22-’23 en ’23-‘24 via het platform Qualtrics®.
Resultaten
Er werden drie significante persoonskenmerken geïdentificeerd: neuroticisme, openheid en consciëntieusheid. Verpleegkundestudenten scoorden over het algemeen hoger op neuroticisme en lager op openheid vergeleken met geneeskundestudenten, terwijl eerstejaars verpleegkundestudenten bijkomend een lagere consciëntieusheid toonden ten opzichte van eerstejaars geneeskundestudenten. Via een logistische regressie kon de studiekeuze voorspeld worden aan de hand van dezelfde persoonskenmerken, waarbij gecontroleerd werd op leeftijd, geslacht, woonvorm en stage-ervaring in de gezondheidszorg.
Besluit
Dit onderzoek onderstreept het belang van zelfbewustzijn over persoonlijke kenmerken voor effectievere communicatie en samenwerking binnen zorgteams, wat de patiëntenzorg kan verbeteren. Daarnaast benadrukt het de noodzaak van verder onderzoek naar complexe factoren die samenwerking beïnvloeden, met het oog op het ontwikkelen van effectievere onderwijsstrategieën en interventies met als doel de zorgkwaliteit en patiëntenuitkomsten te verbeteren.
Joyce Refuge heeft een uitgebreide expertise in kwaliteitsmanagement binnen de gezondheidszorg. Momenteel vervult zij de rol van kwaliteitscoördinator in het Algemeen Ziekenhuis Jan Portaels in Vilvoorde. Eerder werkte zij in datzelfde ziekenhuis als stafmedewerker kwaliteit. In het Universitair Ziekenhuis Antwerpen was Joyce actief als stafmedewerker kwaliteit en als kwaliteitscoördinator JACIE/co-stamceltransplantatie op de afdeling hematologie. Gedurende bijna twintig jaar bekleedde ze diverse functies in het Universitair Ziekenhuis Brussel, waaronder als genetisch consulent en fertiliteitsvroedkundige. Academisch heeft Joyce een sterke achtergrond, met een Master of Science in Nursing and Midwifery optie Leiderschap in Zorg en Gezondheid (UAntwerpen), een postgraduaat in genetische counseling (UGent), een banaba Zorgmanagement (EhBrussel) en Bachelor Vroedkunde (EhBrussel). Haar kennis wordt verder ondersteund door opleidingen in projectmanagement en kwaliteitszorg. Joyce behaalde haar masterdiploma, kaderopleiding en diploma vroedkunde telkens met grote onderscheiding en ontving daarbij steeds de grootste onderscheiding voor haar eindproeven.
Navigeren door taalbarrières in de zorg
Dit is een onderzoek naar de kwaliteit van communicatie tussen anderstalige patiënten en verpleegkundigen op het operatiekwartier. Het onderzoek richt zich op het thema ‘kwaliteit van zorg en ondernemerschap’, met als doel de zorgkwaliteit te verbeteren door taalbarrières tussen anderstalige patiënten en verpleegkundigen te overbruggen. Via een diepgaande analyse werd gezocht naar concrete acties om de zorg voor een diverse patiëntenpopulatie te optimaliseren.
Doel
De kwaliteit van zorg verbeteren via specifieke acties die de communicatie tussen anderstalige patiënten en zorgverleners in de operatiezaal optimaliseren.
Methode
Het onderzoek naar verbeteracties is gebaseerd op een PICO-model en richt zich op strategieën voor een betere communicatie met anderstalige patiënten op het operatiekwartier. De literatuurstudie gebruikte wetenschappelijke databases zoals PubMed, met zoektermen als ‘translation apps’, ‘language barrier’, en ‘hospital’. Dit leverde artikels op die dienden als basis voor twee belangrijke verbeteracties: de implementatie van een vertaalapplicatie en het gebruik van een zakboek met communicatierichtlijnen. Daarnaast werden interviews met zorgverleners afgenomen om praktijkuitdagingen te identificeren.
Resultaten
De verbeteracties richten zich op het optimaliseren van de communicatie met anderstalige patiënten in de operatiezaal door de invoering van een vertaalapp en een zakboek met communicatierichtlijnen. De eerste actie betreft de implementatie van de vertaalapp SayHi. Die is effectief gebleken in het verbeteren van communicatie, het verminderen van afhankelijkheid van tolken en het verminderen van angst bij patiënten (Albrecht et al., 2013; Hwang et al., 2021). In tegenstelling tot Google Translate, dat onnauwkeurigheden vertoont in medische contexten (Taira et al., 2021), wordt SayHi aanbevolen vanwege zijn betrouwbaarheid en positieve ervaringen van zorgverleners.
De tweede actie introduceert een zakboek voor verpleegkundigen met richtlijnen voor het gebruik van tolken of vertaalapps en met vertaalde zinnen voor dagelijkse communicatie. Professionele tolken zijn het meest effectief voor patiënttevredenheid en veiligheid (Heath et al., 2023; Joseph et al., 2018), maar tweetalige medewerkers en telefonische tolken zijn een goed alternatief als professionals niet beschikbaar zijn (Squires, 2018). Het gebruik van familieleden als tolken wordt afgeraden vanwege risico’s op onnauwkeurige vertalingen en privacyverlies (Villarruel et al., 1999; Squires, 2018).
Conclusie
Uit de literatuurstudie blijkt dat verschillende strategieën toepasbaar zijn om de communicatie met anderstalige patiënten in het operatiekwartier te verbeteren. Professionele tolken genieten de voorkeur, omdat zij de patiënttevredenheid, communicatie en klinische resultaten aanzienlijk verbeteren (Heath et al., 2023; Joseph et al., 2018). In situaties waarin professionele tolken niet beschikbaar zijn, kunnen vertaalapps zoals SayHi een nuttig alternatief vormen (Albrecht et al., 2013; Hwang et al., 2021), hoewel de nauwkeurigheid van deze technologieën beperkt kan zijn, vooral in kritieke situaties (Panayiotou et al., 2019). Daarnaast kan het toewijzen van tweetalig personeel helpen om de communicatie te verbeteren zonder extra belasting van het personeel. Een combinatie van professionele tolken, vertaalapps en richtlijnen voor communicatie biedt verpleegkundigen effectieve tools om taalbarrières te overwinnen en de zorgkwaliteit voor anderstalige patiënten te verbeteren. Een zakboek met communicatierichtlijnen kan hierbij een waardevol hulpmiddel zijn voor de dagelijkse praktijk.
Ik ben Pauline Cloetens, 23 jaar en een enthousiaste verpleegkundige in het operatiekwartier van het UZ Leuven. Ik heb een passie voor dieren, koken en reizen. In mijn vrije tijd geniet ik van familie, terrasjes en de zorg voor mijn twee katten. Mijn sociale en betrokken karakter helpt me om patiënten de best mogelijke zorg te bieden, iets waar ik elke dag voldoening uit haal. Deze bachelorproef vormt het einde van mijn opleiding aan de UCLL in Leuven en is gebaseerd op ervaringen tijdens mijn stage op het operatiekwartier van het UZ Leuven.
Verpleegkundig ondernemerschap in Vlaanderen: barrières en facilitators
Verpleegkundig ondernemerschap biedt de kans om op trends zoals een vergrijzende bevolking, toenemende chronische ziekten en beperkte middelen constructief en innovatief te reageren. Deze gezondheidsuitdagingen vereisen vernieuwende denk- en handelswijzen. Dit onderzoek onderzocht de betekenis van verpleegkundig ondernemerschap en achterhaalde de facilitators en barrières ervan. Ondernemerschap in de opleiding, rolmodellen in het werkveld en ondersteunende netwerken kunnen barrières helpen overwinnen.
METHODE:
Systematische literatuurstudie gevolgd door een kwalitatief fenomenologisch onderzoek via diepte-interviews bij tien participanten in Vlaanderen.
RESULTATEN
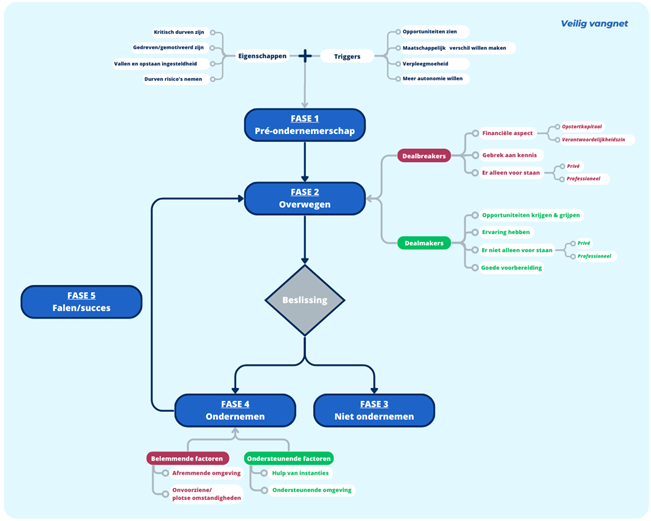
Participanten omschreven verpleegkundig ondernemerschap als gedrevenheid en kansen grijpen om via hard werk binnen verpleegkunde iets autonoom en anders aan te pakken en daar verantwoordelijk voor te zijn terwijl je een maatschappelijk nut vervult. Op basis van de analyses werd een model (zie fig.) opgesteld dat het proces tot ondernemerschap in verpleegkunde schetst. Dit proces bestond uit vijf fases binnen een veilig vangnet. Dit veilige vangnet hield in dat er in de zorgsector altijd wel werk was en dat er daardoor altijd teruggevallen kon worden op werk- en loonzekerheid. Pré-ondernemerschap (1) bestond uit karaktereigenschappen – een kritische ingesteldheid, gedrevenheid/motivatie, een vallen en opstaan-ingesteldheid, en risico’s nemen – samen met één of meerdere trigger(s) waaronder opportuniteiten zien, maatschappelijk verschil maken, verpleegmoeheid en autonomieverlangen. Dit leidde tot de overwegingsfase (2) die beïnvloed werd door dealbreakers: het financiële aspect, een kennisgebrek en er alleen voor staan, en dealmakers zoals opportuniteiten krijgen en grijpen, ervaring, er niet alleen voor staan en voorbereiding. Na het overwegen kwam een beslissingspunt, waarbij men koos tussen niet ondernemen (3) of ondernemen (4). In die ondernemersfase ervaarde men belemmerende factoren zoals een afremmende omgeving en onvoorziene, plotse omstandigheden, en ondersteunende factoren waaronder hulp van instanties en een ondersteunende omgeving. Binnen het ondernemerschap kon men succes boeken of falen (5), wat opnieuw leidde tot de overwegingsfase (2) waarin men terug de afweging kon maken om nieuwe zaken te ondernemen of niet.
CONCLUSIE:
De ondervonden barrières en facilitators in het proces tot ondernemerschap bij verpleegkundigen werden blootgelegd. Barrières kunnen overwonnen worden door ondernemerschap te integreren in de opleiding verpleegkunde en in te zetten op het identificeren van kansen en het ontwikkelen van ondernemersvaardigheden. In het werkveld kunnen rolmodellen ondernemerschap onder verpleegkundigen aanmoedigen en hen hierin begeleiden door onder andere workshops en brainstormsessies te organiseren. Daarnaast kunnen ook organisaties een netwerk vormen om ondernemende verpleegkundigen te verenigen, inspireren en ondersteunen.
WIE BEN IK?
Manou Houdendijcke behaalde in juni 2023 haar masterdiploma Management & Beleid van de gezondheidszorg (UGent). Vanwege de uitdagende procedures, de veelzijdigheid van de dienst en een nauwe samenwerking met topdokters startte ze haar loopbaan als verpleegkundige op de afdeling endoscopie (UZ Gent).
Verpleegkundigen schuiven eigen leider naar voren
Uit recent onderzoek over de overwegingen van verpleegkundigen om hoofdverpleegkundige te worden, blijkt dat verpleegkundigen voornamelijk beginnen na te denken over een leidinggevende functie doordat hun collega-verpleegkundigen aangeven een goede hoofdverpleegkundige in hem of haar te zien. Dat blijkt uit een kwalitatief onderzoek in opdracht van de UGent dat liep van juni 2023 tot maart 2024 waarbij vijftien Vlaamse verpleegkundigen geïnterviewd werden die aan het overwegen waren om hoofdverpleegkundige te worden.
De aanmoedigingen door collega’s lijken een belangrijke rol te spelen in het overwegingsproces. Enkele dynamieken tekenen zich af. Ten eerste worden verpleegkundigen aangemoedigd door dezelfde personen aan wie ze later leiding zullen geven. Ten tweede leiden deze aanmoedigingen tot druk. Binnen de groep worden verwachtingen gecreëerd waaraan de nieuwe leider moet voldoen. De kandidaat-hoofdverpleegkundigen ervaren daardoor angst om niet aanvaard te worden door hun toekomstige team. Ten derde vinden ze het lastig om niet meer tot de groep te behoren.
Het lijkt alsof de groep zijn eigen leiders naar voren schuift door hen aan te moedigen en dat de nieuwe leider uit angst om niet aanvaard te worden, zal doen wat de groep van hem of haar verlangt. Hierdoor schikt de nieuwe leider zich naar wat de groep wil en zal de leider niet of minder kiezen voor radicale veranderingen, maar voor een verderzetting van wat er al was. Er gaat hierbij een grote druk uit van de groep, zodat de leider moet passen binnen de huidige teamwerking. De kersverse hoofdverpleegkundige wordt zo eerder een leidinggevende die tussen het team staat en die coachen en begeleiden belangrijk vindt, dan dat deze zich boven het team zet en de hiërarchische positie volledig inneemt. Opvallend in het onderzoek is dat aanvaard worden door de groep als belangrijker wordt ervaren dan de verworven status die deze nieuwe functie met zich meebrengt.
Motivatie en erkenning door collega’s
De invloed van collega’s blijft ook aanwezig in het verdere verloop van het overwegingsproces. Deze invloed kan een positief effect hebben op het zich bekwaam voelen om de job uit te oefenen omdat collega’s de leidinggevende capaciteiten van de hoofdverpleegkundige opmerken en benoemen. Toch kan dit bij de hoofdverpleegkundige ook extra druk creëren waardoor ze zich net minder bekwaam voelen. Zo wordt leiding geven aan oudere verpleegkundigen als extra moeilijk ervaren. Op het definitieve beslissingsmoment gaan ze te rade bij belangrijke steunfiguren om de uiteindelijke knoop door te hakken. Dit kunnen collega’s of leidinggevenden zijn, maar ook mensen uit hun persoonlijke omgeving.
Drempels en discriminatie
Daarnaast valt op dat vrouwelijke verpleegkundigen duidelijk meer drempels ervaren dan hun mannelijke collega’s. Zij getuigen van discriminatie tijdens sollicitatiegesprekken omdat er openlijk gevraagd wordt naar hun kinderwens of krijgen het gevoel dat de recruiters liever een man willen aannemen. Bijkomend ervaren vrouwen druk bij zichzelf en vanuit de maatschappij om de zorg voor hun jonge kinderen op te nemen en hierdoor hun carrièreplannen tijdelijk on hold te zetten. Dit kan gedeeltelijk verklaren waarom er beduidend minder vrouwelijke hoofdverpleegkundigen zijn. Het is duidelijk dat de gelijke kansen voor vrouwen beter gewaarborgd moeten worden en dat de discriminerende praktijken moeten stoppen.
Frederik Demeyer is net afgestudeerd als Master in het Management en het Beleid in de Gezondheidszorg en werkt in het Psychiatrisch Centrum Gent-Sleidinge als stafmedewerker op de personeelsdienst. Hij was voorheen twaalf jaar als verpleegkundige en elf jaar als hoofdverpleegkundige actief.
Bepalen van de interne lengte van de nasogastrische sonde
De neus-oorlel-xiphoïd (NEX) afstand is de meest gebruikte methode voor het bepalen van de interne lengte van de nasogastrische (NG) sonde, maar is inadequaat en wordt niet ondersteund door evidentie[1]. In een recente gerandomiseerde, gecontroleerde studie werd een alternatief voorgesteld, de gecorrigeerde neus-oorlel-xiphoïd afstandsformule (coNEX-methode): (neus-oorlel-xiphoid afstand × 0.38696) + 30.37 + 6 cm (Torsy et al., 2020), die al getest werd in een observationele efficacy studie. De toepasbaarheid van de coNEX-methode in de klinische praktijk is echter onzeker.
Doelstelling
Deze studie had tot doel de klinische effectiviteit van de coNEX-methode in het bepalen van de interne lengte van de NG-sonde bij volwassen patiënten, opgenomen op hospitalisatie en intensieve zorgen afdelingen, te beoordelen.
Methode
Tussen oktober 2020 en november 2022 werden 358 volwassen patiënten die een NG-sonde nodig hadden in een algemeen ziekenhuis in België geïncludeerd. De primaire uitkomstmaat bestond uit de tippositie, bepaald door de verpleegkundig specialist (VS) nutritie, aan de hand van een RX-thorax. De secundaire uitkomstmaten, verkregen uit een gerandomiseerde substeekproef van honderd participanten, waren de helderheid van rapporteren en de tippositie bepaald door de beoordelend radiologen.
Resultaten
De tip van de NG-sonde, beoordeeld door de VS nutritie, was in alle gevallen correct gepositioneerd (> 3 centimeter onder de onderste slokdarmsfincter). In de gerandomiseerde substeekproef van honderd patiënten werd 37,0 procent van de NG-sondes niet of dubbelzinnig gerapporteerd door de beoordelend radioloog. De radiologen hanteerden daarenboven negen verschillende omschrijvingen voor de definiëring van de goede positie van de NG-sonde.
Conclusie
De tip van de NG-sonde, beoordeeld door de VS nutritie, was in deze klinische effectiviteitsstudie in alle gevallen correct gepositioneerd. Dit ligt in lijn met de eerder uitgevoerde prospectieve observationele efficacy studie van Torsy et al. (2020). De coNEX-methode heeft bijgevolg het potentieel om zich te ontpoppen tot een veiliger alternatief voor het bepalen van de inwendige lengte van NG-sondes in vergelijking met bestaande methoden. Uit de gerandomiseerde, gecontroleerde studie van Torsy et al. (2018), waarin de NEX-methode vergeleken werd met de Hanson-formule, bleek namelijk dat beide methoden bij meer dan twintig procent van de patiënten de vereiste in te brengen lengte voor een correcte plaatsing onderschatten (< 3 cm onder de onderste slokdarmsfincter).
Ook het hoge percentage niet of dubbelzinnige rapportage door de beoordelend radiologen en de grote variatie in definiëring van de goede positie van de NG-sonde pleiten voor een meer gestructureerde verslaggeving over de positie van de NG-sonde op een RX door radiologen, bijvoorbeeld aan de hand van een checklist.
[1] Chen et al., 2014; Santos et al., 2016; Torsy et al., 2018.
In 2021 behaalde Eva De Lange haar bachelordiploma verpleegkunde. In 2023 voegde ze daar een masterdiploma verpleegkunde, met afstudeerrichting verpleegkundig specialist, aan toe. Als onderwerp voor haar masterproef koos ze voor de correcte plaatsing van een nasogastrische sonde. Een vaak toegepaste, maar niet-risicovrije verpleegtechnische verstrekking. Met deze masterproef sleepte ze zowel de prijs Alumni Verpleegkunde en Vroedkunde als de prijs van de Vereniging van Vrienden van de Biomedische Bibliotheek aan Universiteit Gent in de wacht.
Patiënten ondersteunen bij medicatiezelfmanagement
Patiënten ondervinden vaak moeilijkheden bij hun medicatiezelfmanagement, wat een invloed heeft op de therapietrouw en het veilig medicatiegebruik. Hoewel zorgverleners het belang van ondersteuning van patiënten bij medicatiezelfmanagement erkennen, blijkt dit in de praktijk moeilijk te zijn. Hulpmiddelen voor zorgverleners om patiënten te begeleiden in geval van problemen met medicatiezelfmanagement ontbreken. Daarom ontwikkelden we aanbevelingen voor zorgverleners.
CONTEXT
Het ontwikkelen van deze aanbevelingen vormt onderdeel van het SelfMADiP-project, een doctoraatsproject naar medicatie in eigen beheer. Het project zet in op enerzijds het ontwikkelen van hulpmiddelen om patiënten te ondersteunen bij medicatiezelfmanagement en anderzijds het evalueren van medicatiezelfmanagement tijdens een ziekenhuisopname als strategie om de zelfmanagementcompetenties en therapietrouw van patiënten na ontslag te verbeteren. Zelfmanagement wordt namelijk steeds belangrijker, zeker gezien het groeiend aantal personen met chronische ziekten. Het trainen en ondersteunen van patiënten in medicatiezelfmanagement is als partner in de zorg dan ook noodzakelijk om uitdagingen en problemen aan te pakken en patiënten in staat te stellen zelfzorgactiviteiten uit te voeren.
METHODE
De ontwikkeling van aanbevelingen voor zorgverleners ter ondersteuning van patiënten bij problemen met medicatiezelfmanagement verliep in drie opeenvolgende fasen. Als eerste identificeerden we, gebaseerd op eerder onderzoek, veelvoorkomende medicatiezelfmanagementproblemen. Ten tweede werd een literatuuronderzoek (scoping review) uitgevoerd om een overzicht te creëren van relevante interventies voor elk medicatiezelfmanagementprobleem dat werd geïdentificeerd in de eerste fase. Ten derde beoordeelde een expertpanel de relevantie en duidelijkheid van de aanbevolen interventies (Delphi-studie). Een consensusgrens van 80 procent overeenstemming onder de experts werd gehanteerd. Het expertpanel bestond uit 23 zorgverleners, waaronder verpleegkundigen, artsen en apothekers, allen met specifieke expertise op het gebied van medicatiemanagement. Bijkomend evalueerde een panel van acht patiënten het nut van de interventies vanuit hun perspectief. De inzichten van het patiëntenpanel werden gedeeld met het panel van zorgverleners zodat zij hiermee rekening konden houden bij hun beoordeling van de aanbevelingen.
RESULTATEN
In totaal identificeerden we twintig mogelijke medicatiezelfmanagementproblemen. Deze werden opgedeeld volgens de zes fasen van het medicatiezelfmanagementmodel van Bailey[1], namelijk problemen met: (1) ophalen van geneesmiddelen bij de apotheek; (2) kennis en begrip van geneesmiddelen; (3) praktisch organiseren van geneesmiddeleninname; (4) geneesmiddeleninname; (5) monitoren van effecten en (6) behoud van veilig medicatiegebruik doorheen de tijd.
Op basis van het literatuuronderzoek werd een lijst met 66 aanbevelingen opgesteld, bedoeld voor gebruik door zorgverleners in de ondersteuning van patiënten bij medicatiezelfmanagement. Na drie vragenrondes bereikte het expertpanel overeenstemming over de relevantie en duidelijkheid van 92 procent van de aanbevelingen. Deze aanbevelingen werden opgenomen in een leidraad voor zorgverleners. De volledige leidraad kan geraadpleegd worden via nuphac.eu/selfmadip.
CONCLUSIE
De aanbevelingen uit dit onderzoek zijn een hulpmiddel voor zorgverleners bij het ondersteunen van patiënten die problemen ondervinden met medicatiezelfmanagement. Het is belangrijk om de aanbevelingen te gebruiken in een interdisciplinaire context. Met andere woorden, verschillende zorgverleners kunnen bijdragen aan het verbeteren van medicatiezelfmanagement door de aanbevelingen toe te passen binnen hun expertisedomein en bij voorkeur na afstemming tussen de leden van het team.
Op de hoogte blijven van de resultaten van het SelfMADiP-project kan via nuphac.eu/selfmadip2.
[1] Bailey S.C., Oramasionwu C.U., Wolf M.S. Rethinking adherence: A health literacy-informed model of medication self-management. J. Health Commun. 2013;18:20–30. doi: 10.1080/10810730.2013.825672.
Laura Mortelmans is doctoraatsonderzoeker bij de onderzoeksgroep Centre for Research and Innovation in Care aan de Universiteit Antwerpen, met steun van het Fonds Wetenschappelijk Onderzoek. Tijdens het CARE4-congres won zij de prijs voor beste mondelinge presentatie in het domein gezondheid en educatie, uitgereikt door NETWERK VERPLEEGKUNDE.
Hiaten identificeren in kennis over canulezorg
De masterproef van Elien Decruyenaere, master in de verpleeg- en vroedkunde, richt zich op het beoordelen van de kennis bij verpleegkundigen over canulezorg binnen diverse afdelingen van een ziekenhuis in West-Vlaanderen en twee in Oost-Vlaanderen. Met een voorbereidende literatuurstudie werden specifieke gebieden geïdentificeerd waarin verpleegkundigen kennis missen. Dit artikel vat de belangrijkste inzichten uit de literatuurstudie samen.
Context
Bij een tracheotomie wordt een opening gemaakt in de voorwand van de luchtpijp. Om de doorgang in de luchtweg te behouden wordt een tracheacanule door de opening ingebracht. Deze handeling wordt steeds meer toegepast, ook buiten de afdeling intensieve zorg, waardoor patiënten vaker in een omgeving terechtkomen waar zorgverleners minder vertrouwd zijn met tracheacanulezorg. Te weinig kennis en een gebrekkige uitvoering van canulezorg kunnen leiden tot levensbedreigende complicaties. Het UK National Confidential Enquiry into Patient outcomes and Death toont een significante morbiditeit en mortaliteit aan bij patiënten na een tracheotomie door vermijdbare complicaties. In dit rapport staat dat 24 procent van de patiënten op intensieve zorg en 31 procent van de patiënten op een gewone verblijfsafdeling complicaties hadden gerelateerd aan een tracheotomie6. Een brede kennis van canulezorg is vereist ongeacht de afdeling waar de verpleegkundige werkt.
Methode
Door de aard van de onderzoeksvraag, namelijk het identificeren van hiaten in kennis, werd een scoping review uitgevoerd. Relevante literatuur werd geraadpleegd via PubMed en Embase. Via de sneeuwbalmethode werden aanvullende bronnen geïdentificeerd. Specifiek werd gekeken naar kwantitatieve studies die de kennis van verpleegkundigen in kaart brachten via een kennistest. Vragen waarbij het kennistekort lager dan vijftig procent bleek, werden geïncludeerd in het onderzoek.
Resultaten
Het kennistekort bij verpleegkundigen is vastgesteld bij de thema’s rond de anatomie van de luchtwegen, aspiratieprocedure, canulewissels, bevochtiging, complicaties en noodsituaties. Het fundamentele verschil tussen een laryngectomie en een tracheotomie is nauwelijks begrepen. Hierdoor is er een risico op verkeerde toediening van zuurstof, wat de patiëntveiligheid in gevaar brengt. De kennis over aspiratieprocedures vraag extra aandacht, zoals de aspiratiekracht, de duur ervan en de diepte waarmee de aspiratieslang wordt ingebracht. Het is ook opvallend dat weinig verpleegkundigen de universele voorzorgsmaatregelen voor infectiepreventie kennen. Zo blijkt dat 75 procent (n=21/28) denkt dat handhygiëne voor de aspiratie niet vereist is en denkt 64 procent (n= 18/28) dat handschoenen en een schort onnodig zijn tijdens het aspireren8. Nochtans is dit een invasieve procedure die de kans op infectie vergroot. Er is onvoldoende kennis over de eerste canulewissel en er heersen veel misverstanden rond de nood aan bevochtiging en de meest voorkomende vroeg- en laattijdige complicaties. Inzetten op kennis en interventieschema’s bij verstoppingen van de tracheacanule, bloedingen en noodsituaties moeten worden opgenomen in educatieve programma’s voor verpleegkundigen.
Conclusie
Er worden verschillen vastgesteld in de zorg, verpleegkundige kennis en het management van patiënten met een tracheacanule tussen ziekenhuizen. Inspanningen zijn nodig om variaties in de praktijk te verminderen. Afwezigheid van standaardrichtlijnen over tracheotomiezorg maakt deze basispraktijk ingewikkelder. Bijgevolg is er nood aan frequente educatieve programma’s om kennis en vaardigheden te versterken en moeten procedures bijgewerkt worden volgens de nieuwste wetenschappelijke evidentie.
1 Khanum, T., Zia, S., Khan, T., Kamal, S., Khoso, M. Y., Alvi, J. R., & Ali, A. (2021). Assessment of knowledge regarding tracheostomy care and management of early complications among healthcare professionals. Brazilian Journal of Otorhinolaryngology, 88(2), 251–256. https://doi.org/10.1016/j.bjorl.2021.06.011
2 Day, T., Farnell, S., Haynes, S., Wainwright, S. P., & Wilson-Barnett, J. (2002). Tracheal suctioning: an exploration of nurses’ knowledge and competence in acute and high dependency ward areas. Journal of Advanced Nursing, 39(1), 35–45. https://doi.org/10.1046/j.1365-2648.2002.02240.x
Elien Decruyenaere startte tien jaar geleden, na het behalen van haar bachelordiploma, op de afdeling intensieve zorg. Deze dynamische, uitdagende omgeving prikkelde haar om een master in de verpleeg- en vroedkunde te volgen.
Knipperlichten signaleren nood aan vroegtijdige zorgplanning
Doodgaan, niemand praat er graag over, zeker niet als je nog gezond bent. Toch is het belangrijk dat anderen weten wat je zorg- en levenseindewensen zijn wanneer het minder gaat. Zorgverleners zijn opgeleid om met patiënten over vroegtijdige zorgplanning (VZP) te praten, maar in de praktijk blijkt dat zij zo’n gesprek moeilijk vinden. Hoe kunnen we zorgverstrekkers beter ondersteunen om knipperlichten in vroegtijdige zorgplanning te herkennen er ermee aan de slag te gaan? Deze innovatieve aanpak biedt een antwoord.
Context
Mits een goede thuiszorg kunnen chronisch zieke patiënten nog steeds thuis wonen. Thuisverpleegkundigen zijn verplicht om 20 uur vorming per jaar te volgen, waaronder opleidingen over vroegtijdige zorgplanning (VZP) en palliatieve zorg. Wanneer de zorgverlener alarmsignalen of veranderingen in de situatie van de zorgvrager, ook wel knipperlichten, opmerkt is het tijd is om een VZP-gesprek te voeren. Onderzoek toont aan dat dit in de praktijk stroef verloopt, daardoor gaat kostbare tijd verloren. Nochtans biedt het herkennen van deze knipperlichten en het tijdig voeren van een VZP-gesprek duidelijkheid en gemoedsrust voor zowel de zorgvrager en zijn naasten als de zorgverlener.
Ik ben Femke Degrande en behaalde mijn diploma Bachelor in de Verpleegkunde aan Howest Brugge. In mijn vierde jaar liep ik stage op de Palliatieve Eenheid De Vlinder in Brugge en binnen de thuiszorgorganisatie Cura Oost. Doorheen mijn studie was ik geprikkeld door palliatieve zorg. Daarbij merkte ik hoe wij als zorgverstrekkers blijvend kunnen groeien. Vandaar mijn keuze om een verbeterproject op te starten als bachelorproef. Het uitwerken hiervan heeft mij nog warmer gemaakt. Daarom startte ik met een Postgraduaat palliatieve zorg om uiteindelijk te groeien tot referent.
Methode
Voor mijn bachelorproef testte ik het effect van een nieuwe manier van vorming uit binnen een thuiszorgorganisatie. De werkvorm is uitgedacht door het Van Cure naar Care-projectteam met expertise in vormingen voor zorgprofessionals. De innovatieve en activerende methodiek focust op strikt noodzakelijke informatie die meteen naar de praktijk wordt vertaald. Via een serious game trainden de zorgverleners op een speelse manier de gesprekstechnieken. Gebaseerd op levensverhalen van fictieve en echte cliënten oefenden ze met het knipperlichtenspel het herkennen van deze veranderingen.
Resultaten
Om de impact van onze aanpak te meten op de kennis over vroegtijdige zorgplanning en op het gevoel van zelfvertrouwen om in de toekomst dergelijke gesprekken te voeren, vulden de deelnemers vooraf een vragenlijst in. Dit herhaalden we na afloop van het volledige traject. Door de resultaten voor- en na de vorming te vergelijken stelden we vast dat de aanpak werkt: de kennisvragen werden correcter beantwoord na het vormingsprogramma en het gevoel van zelfvertrouwen nam toe. Bovendien vonden alle deelnemers de aanpak doeltreffend en meer dan de helft verkoos deze methodiek boven een meer traditionele manier van vorming. Daarnaast werd ook de nood aan een betere ondersteuning bij VZP-gesprekken bevestigd: zorgverleners ervaren nog teveel drempels op het vlak van kennis, ervaring en het gevoel van vertrouwen in hun eigen kunnen als het over vroegtijdige zorgplanning en palliatieve zorg gaat.
Conclusie
De resultaten uit deze bachelorproef schetsen een positief toekomstbeeld: thuiszorgorganisaties staan open om te werken aan een betere integratie van vroegtijdige zorgplanning en palliatieve zorg in hun dagelijkse werking. Een innovatieve vormingsaanpak wordt gesmaakt en werkt. Het is bemoedigend om te zien hoe de thuisverpleegkundigen na het vormingstraject in overleg gingen met elkaar over hun cliënten, palliatieve zorgnoden opmerkten en huisartsen opbelden om samen aan de slag te gaan. Binnen deze zorgorganisatie verzaakte deze methodiek een echte sensibilisering.
Vertrouwen en vaccinatietwijfel: rol van zorgverleners
Het vaccineren van kinderen volgens het basisvaccinatieschema is een cruciale preventieve gezondheidsmaatregel. Helaas maken veel ouders zich zorgen over het vaccineren van hun jonge kinderen en kiezen sommigen ervoor om (bepaalde) vaccinaties uit te stellen of zelfs te weigeren. Dit complexe spectrum van attitudes staat bekend als ‘vaccinatietwijfel’. Het onderzoek van Esther Lermytte gaat dieper in op dit fenomeen om zo de ervaringen van ouders en zorgverleners rond kindervaccinatie te verbeteren.
Context
In Europa zijn vaccinatiediensten wijdverspreid en over het algemeen goed toegankelijk. Toch wijst onderzoek uit het Europese VAX-TRUST-project uit dat in België gemiddeld meer twijfel bestaat over de effectiviteit en het belang van vaccins in vergelijking met andere Europese landen.
Methode
Naast een literatuuronderzoek werden interviews afgenomen met 39 zorgverleners en 15 ouders die twijfelen over het vaccineren van hun kinderen. Bovendien observeerden we 30 uur aan consultaties tijdens vaccinatiemomenten.
Esther Lermytte is sinds 2021 doctoraatsstudent bij de onderzoeksgroep Health and Demographic Research aan de Universiteit Gent. Daar werkt ze mee aan het Europese VAX-TRUST-project onder begeleiding van promotoren prof. dr. Piet Bracke, dr. Melissa Ceuterick en dr. Katrijn Delaruelle.
Resultaten
Ons onderzoek bevestigt reeds gekende factoren over vaccinatietwijfel, namelijk dat sommige ouders een voorkeur hebben voor natuurlijke immuniteit of bezorgd zijn over de bijwerkingen van vaccins. Deze overwegingen sluiten vaccinatie niet noodzakelijk uit maar wijzen op een verhoogd gezondheidsbewustzijn. Ouders hebben nood aan transparante informatie en open communicatie over vaccinatie met hun zorgverlener. Specifiek aan de Vlaamse context is dat we zien dat ouders vaak instemmen met het poliovaccin vanwege zijn verplichte karakter, maar aarzelen bij de aanbevolen vaccins omdat ze het belang ervan moeilijker kunnen inschatten.
Een belangrijke bevinding uit ons onderzoek is dat vaccinatietwijfel niet altijd gerelateerd is aan de vaccins zelf. Moeilijkheden tijdens de zwangerschap, de beste bescherming van het kind en, hierop aansluitend, de verantwoordelijkheid om de optimale gezondheid van het kind te garanderen dragen bij aan de twijfel of vaccinatie al dan niet de juiste keuze is. Vaccinatietwijfel kan ook ontstaan door eerdere, negatieve ervaringen met vaccinaties bij oudere kinderen of met de gezondheidszorg in het algemeen. Ouders getuigen dan ook over het belang van een goede vertrouwensrelatie met hun zorgverlener, ongeacht hun uiteindelijke beslissing.
Conclusie
Vaccinatietwijfel heeft zeker te maken met vertrouwen. Ouders die twijfelen over het al dan niet vaccineren van hun kind vrezen vaak voor stigmatisering. Onze observaties tonen aan dat de consultatie de ideale opportuniteit is voor de zorgverlener om deze vertrouwensband met de ouder op te bouwen. Je kan een positieve, veilige sfeer creëren tijdens de vaccinatieprocessen door een interpersoonlijke aanpak te hanteren. Zo is het van belang om voorafgaand aan het moment van vaccinatie transparant te zijn over de bijwerkingen en de voor- en nadelen van het vaccin en de ziekte. Het onderwerp niet uit de weg gaan, maar actief luisteren naar de vragen en twijfels van de ouders is hierbij belangrijk. Tijdens het vaccinatiemoment kan je verder een vertrouwensband opbouwen door zowel de ouders als het kind aan te spreken, gerust te stellen en te betrekken bij het proces. De ouders willen namelijk, net zoals jij, de beste zorg voor het kind.











