Ook met diabetes heb je het recht vergeten te worden
Een ongeluk komt nooit alleen. Wie chronisch ziek is of een levensbedreigende aandoening heeft geleden, weet hoe waar dit spreekwoord is, wanneer ze een woninglening of beroepskrediet proberen te bekomen. De schuldsaldoverzekering valt bij hen een pak duurder uit, of wordt zelfs geweigerd. Daarom voerde België in 2019 het ‘recht om vergeten te worden’ in. Een van de opdrachten van het Federaal Kenniscentrum voor de Gezondheidszorg (KCE) bestaat erin de lijst van de betrokken ziekten regelmatig te herzien. Dat deden ze recent voor diabetes type 1.
Als je zelf een woning kocht, heb je er vast ook eentje: een schuldsaldoverzekering. Die garandeert de terugbetaling van je hypotheek of beroepskrediet als je overlijdt voor de schuld is afbetaald. Wanneer je als kandidaat-verzekeringnemer lijdt aan een chronische ziekte of een ziekte die de levensverwachting verkort, verhogen de verzekeraars soms de premie, ter compensatie van het verhoogde gezondheidsrisico. Ze kunnen dit zelfs weigeren, omdat ze het risico op vroegtijdig overlijden te hoog vinden.
Door die hogere premie of de weigering wordt het in sommige gevallen onmogelijk om je krediet te verkrijgen. Daarom werd in 2019 in België het ‘recht om vergeten te worden’ ingevoerd, dat in specifieke situaties deze weigeringen en premieverhogingen verbiedt. De wetgeving is van toepassing op mensen die volledig genezen zijn van bepaalde kankers en mensen met bepaalde chronische ziekten. Wie die vrijstelling geniet, ligt vast in referentieroosters die het KCE regelmatig opnieuw beoordeelt. Dat gebeurde onlangs voor mensen met diabetes type 1 (DT1), die in ons land een verhoogde premie betalen voor een schuldsaldoverzekering.
Analyse en voorstellen van het KCE
De analyse van KCE-onderzoekers toont aan dat Belgen met DT1 inderdaad een hogere mortaliteit hebben dan de algemene bevolking. Deze oversterfte werd waargenomen in alle bestudeerde subgroepen, maar bleef over het algemeen wel laag (3,3 meer sterfgevallen per 1.000 inwoners), behalve bij personen met ernstig chronisch nierfalen (32,7 meer sterfgevallen per 1.000 inwoners).
Voor personen met DT1 zonder diabetesgerelateerde complicaties stelt het KCE voor om maximale premieverhogen in te voeren, dan wel de verhoogde premie te spreiden over iedereen die een schuldsaldoverzekering afsluit bij een bepaalde verzekering. Door dit solidariteitsmechanisme betaalt iedereen een iets hogere premie en kunnen mensen uit deze groep net als ieder ander een krediet afsluiten. Voor personen met diabetesgerelateerde complicaties – behalve deze met ernstig chronisch nierfalen – beveelt het KCE enkel maximale premieverhogen aan. Een bovengrens dus aan hoeveel hoger hun premie mag zijn.
De analyse en voorstellen van het KCE zijn een eerste stap. Wat voorligt moet nu onderzocht worden door het Opvolgingsbureau voor de tarifering schuldsaldoverzekering en voorgelegd aan de beleidsmakers. Wordt ongetwijfeld vervolgd.
Ouders en omgeving blijvend begeleiden na diabetesdiagnose
Wanneer een kind of jongere de diagnose diabetes krijgt, dan is dat niet alleen heel ingrijpend voor die persoon zelf, maar ook voor de familie, naasten en school. Dat weten ze in het kinderdiabetescentrum van het Jessa Ziekenhuis in Hasselt als geen ander. Daarom wordt elke persoon met diabetes er ondersteund door een multidisciplinair team. Orthopedagoog Lindsay Jehaes maakt hiervan deel uit en begeleidt kinderen, jongeren en ouders op weg naar een kwaliteitsvol leven met diabetes.
De diagnose diabetes bij een kind of jongere confronteert ouders plots met veel vragen. Kan mijn kind naar het verjaardagsfeestje van een vriend(in)? Hoe gaan we om met traktaties op school? Mag mijn tiener nog voetballen? Kan mijn dochter zwemmen met een insulinepomp? Wat als mijn tiener begint te experimenteren met alcohol? Het zijn maar een aantal voorbeelden waarmee orthopedagoog Lindsay Jehaes van het Jessa Ziekenhuis dagelijks wordt geconfronteerd: “Zo’n diagnose is heel intens voor de ouders en overspoelt hen met heftige emoties. Het is onze taak om terug rust te brengen en te bekijken wat een gezin nodig heeft. Hierbij richten we ons niet louter op het medische aspect, maar overlopen we ook bezorgdheden uit de thuissituatie. Zijn er bijvoorbeeld financiële moeilijkheden? Of spelen er andere ontwikkelingselementen mee, zoals autisme of ADHD? Op basis van een totaalbeeld van het kind of de jongere en het gezin stellen we dan een plan van aanpak voor.”
Van het gezin tot de school
Het Jessa Ziekenhuis werkt binnen het kinderdiabetescentrum met een multidisciplinair team van kinderartsen-diabetologen, diëtisten, verpleegkundigen die eveneens diabeteseducatoren zijn en orthopedagogen. Lindsay: “Dit team ontmoet elke persoon die de diagnose krijgt. Tegelijk sturen we standaard iemand naar de school om betrokken leerkrachten en zorgcoördinatoren te briefen. Voor ons is het essentieel dat ouders zo snel mogelijk duidelijkheid krijgen over hoe ze met die nieuwe situatie kunnen omgaan. Ouders zijn vaak zelf op zoek naar voorspelbaarheid nu hun leven er ineens helemaal anders uitziet.”
Na de opstart wordt een persoon met diabetes jaarlijks opgevolgd door het voltallige team. Om de twee tot drie maanden ziet het kind of de jongere een kinderarts, een verpleegkundige en een diëtist. “Ik ontmoet de kinderen of jongeren dus minstens één keer per jaar. Toch zijn we altijd beschikbaar voor vragen, zowel via mail als telefonisch. Indien nodig gaan we op huisbezoek. We hebben bovendien een 24/7 wachtdienst voor urgente zaken. Tijdens het jaarlijkse consult neem ik zowel het kind of de jongere, als de ouders apart. Zo hoor ik wat wel of niet goed loopt. Niet elke jongere durft spontaan contact met me op te nemen, hoewel ik dat promoot. In sommige gezinnen is psychologische begeleiding een gevoelig onderwerp. Vandaar dat het jaarlijkse moment zo belangrijk is. Daarnaast organiseren we een drietal keer per jaar bijeenkomsten met lotgenoten, voor zowel de kinderen als de ouders, en gebruiken we sociale media om hen als community bij elkaar te brengen.”
Angst en schuldgevoelens
Een andere uitdaging bij veel ouders is de constante angst. “Heel wat ouders slapen erg slecht eens de diagnose er is. Ze zetten hun wekker om geen alarm te missen of horen alarmen terwijl die er niet zijn. De mentale last voor ouders is dan ook groot”, aldus Lindsay. “Velen kampen met schuldgevoelens, omdat ze denken dat zij de diagnose veroorzaakten. Ons werk draait dus voor een groot deel rond het geruststellen van de ouders en het informeren van alle betrokkenen. Hoe beter iedereen op de hoogte is, hoe beter ze onderling kunnen afstemmen. Daar heeft iedereen baat bij.”
Lindsay benadert elk kind zo holistisch mogelijk. “Dat reikt verder dan louter diabetes. Als er een vermoeden van een ontwikkelingsproblematiek is bijvoorbeeld, dan zoeken we met de ouders naar de juiste hulp. We streven naar een hoge levenskwaliteit voor iedereen: het kind of de jongere, de familie, de vrienden en de school. We merken trouwens dat gezinnen bij wie het kind op jongere leeftijd de diagnose kreeg, relatief gemakkelijk door de tienerjaren komen. Het kind wordt ouder en zelfstandiger. Tieners die een diagnose krijgen, verzetten zich doorgaans meer. Toch zien we in het algemeen dat de meeste gezinnen na verloop van tijd hun weg hierin vinden. Dat we altijd bereikbaar zijn voor hen vormt een bijkomende geruststelling, ongeacht hoe lang iemand al patiënt is.”
Apotheker als belangrijke schakel in netwerk rond personen met diabetes
Net als artsen, (thuis)verpleegkundigen, diëtisten, psychologen en endocrinologen spelen ook apothekers een belangrijke rol in de zorg voor personen met diabetes. De taken die ze opnemen, reiken zelfs een pak verder dan hun kernopdracht. Volgens apotheker David Vergucht, oprichter van apotheek Vidafar in Nevele, liggen op het vlak van preventie en een multidisciplinaire aanpak nog heel veel kansen voor het rapen.
Een van de kerntaken van apothekers is zorgvragers voorzien van de juiste medicatie, al dan niet op voorschrift, en hen daarover informeren. Waarvoor dienen bepaalde medicijnen? Hoe neem je ze correct in? Wat zijn mogelijke neveneffecten? Voor personen met diabetes is extra aandacht nodig op het vlak van regelmaat en therapietrouw. “Diabetes vraagt een heel persoonlijke behandeling op verschillende niveaus”, vertelt apotheker David Vergucht. “Dat vergt een uitgekiend medicatieschema dat nauwkeurig opgevolgd moet worden. Hiervoor doe je een beroep op je apotheker. We nemen uitgebreid de tijd om zorgvragers te informeren over welke medicijnen ze allemaal moeten nemen, wanneer en waarom. Daarnaast leggen we uit hoe bepaalde symptomen zich uiten onder invloed van hun medicijnen of wat de nevenwerkingen zijn volgens hun specifieke medicatiecocktail. Want dat verschilt per medicijn en per persoon.”
Naast medicijnen kan je bij de apotheker terecht voor verzorgingsmaterialen. Denk aan glucosemeters of wondverzorgingsoplossingen. “Ook hier geven we niet gewoon de producten mee. We zetten alle instellingen goed en oefenen samen met de zorgvrager in hoe ze de materialen gebruiken. Zo hebben we meer zekerheid dat er juist geprikt en gemeten wordt. Daarnaast bieden we allerhande accessoires aan die het dagelijkse gebruik van insulinepompen en sensoren comfortabeler maken.”
Intense vertrouwensband
Personen met diabetes komen vaker bij hun huisapotheker over de vloer dan de doorsnee zorgvrager. Dat leidt tot diepere gesprekken en een wederzijds vertrouwen. David: “Patiënten die we regelmatig zien, leren we steeds beter kennen. We hebben het bijvoorbeeld over beweging en gezonde voeding, gewichtsbeheersing of over specifieke ongemakken die de persoon ervaart. Dat zijn vaak geen nieuwe zaken, want ook hun arts, specialist of verpleegkundige neemt dit op. Toch zijn we als apotheker opgeleid om zulke informatie op een eenvoudige manier mee te geven en te vertalen naar de praktijk. Bovendien maakt herhaling dat de informatie beter blijft hangen.”
Signalen capteren
Volgens David liggen er evenwel nog mooie kansen voor het rapen op het vlak van een multidisciplinaire samenwerking. “We mogen elkaar absoluut niet zien als concurrenten, maar als partners. Door samen te werken creëren we een ondersteunend netwerk voor de zorgvrager. Ook wij capteren signalen, het lijkt me in sommige cases relevant om als huisapotheker mee rond de tafel te zitten bij een multidisciplinair overleg. Hoe sterker dat netwerk, hoe beter we de persoon met diabetes kunnen opvangen.”
Op de foto van links naar rechts: Apr. David Vergucht, Apr. Ciska Neyt, Apr. Efimia De Wachter en Apr. Silke Van Steenkiste.
Bekwame helper zijn is een enorme verantwoordelijkheid
Toen een van de jonge kinderen op de basisschool TalentenSprong in Waregem de diagnose diabetes kreeg, besloot de school twee medewerkers op te leiden als bekwame helper. Een van hen is de directeur Ann Pepermans: “Het vergt een hele aanpassing op organisatorisch vlak, maar we dragen deze verantwoordelijkheid met hart en ziel, voor het welzijn van het kind.”
De basisschool Talentensprong in Waregem was al vertrouwd met diabetes toen een van hun leerlingen tijdens de zomervakantie van 2023 de diagnose kreeg. “In het verleden waren de kinderen met diabetes wel een stuk ouder. Het is de eerste keer dat we een jong kind met diabetes hebben”, legt directeur Ann Pepermans uit. “Op vraag van de ouders stapten we mee in het verhaal en volgde ik samen met onze kinderverzorgster Elvina Algoet de opleiding tot bekwame helper in het UZ Gent. Het diabetescentrum gaf op school uitleg over wat diabetes precies inhoudt en waar onze medewerkers op moeten letten.”
Niet te onderschatten impact
Voor Ann en Elvina is de rol van bekwame helper een bijkomende verantwoordelijkheid die enige organisatie vergt. Ann: “Toen de diagnose pas gesteld was, kwamen we overeen met de ouders en het UZ Gent om eerst als back-up te dienen. Enerzijds schommelden de waarden van de leerling te veel, anderzijds voelden we ons nog niet voldoende vertrouwd met de materie. Een verpleegkundige kwam ’s middags naar school om insuline toe te dienen. Dat bleek niet altijd even praktisch. Daarom nemen Elvina en ik sinds dit schooljaar deze taak op ons. Momenteel loopt dat goed, al moeten we toegeven dat het een bijkomende planning vraagt. We stemmen af wie welke middag aanwezig is. Lukt het ons niet om er te zijn, dan schakelen we de ouders van het kind in.”
Niet alleen voor de bekwame helpers is het een heuse aanpassing, ook valt de impact op de klas niet te onderschatten. “Bij de start van het schooljaar deden we een intakegesprek met de klastitularis, de ouders en de zorgcoördinator. De medeleerlingen werden vorig jaar ingelicht over de diagnose. Verder hangt een gedetailleerd stappenplan uit in de kleuterafdeling, de leraarskamer, de zorgklas en de refter. Zo is iedereen op de hoogte en weet wat te doen. De klaswerking ondervindt natuurlijk dat er een leerling met een specifieke zorgnood is. Als de sensor een alarm geeft, verwittigen de andere kinderen de leerkracht mocht die het niet opgemerkt hebben. Die weet trouwens perfect wanneer ze de bekwame helper moet inschakelen.”
Open communicatie
Vandaag zijn er twee bekwame helpers op de school en dit jaar zal een derde collega de opleiding volgen. “Dat geeft ons meer flexibiliteit en zekerheid, en is absoluut een aanrader voor andere scholen. We hebben veel steun aan elkaar”, aldus Ann. “Bij twijfel bellen we de ouders of richten we ons tot het UZ Gent. Het diabetescentrum is altijd bereikbaar, wat een enorme geruststelling is. Het team wist trouwens perfect voor welke leerling wij de opleiding volgden en kent het kind door en door. Dat geeft een goed gevoel. We weten dat we bij het UZ Gent terechtkunnen met de zaken die ons bezighouden, ook als het niet direct gelinkt is aan diabetes.”
De opleiding die Ann en Elvina volgden, was volledig geënt op de recente wetgeving rond de bekwame helper. “Zodra die werd bekrachtigd, kregen we ons attest. Verder gaf het CLB meer toelichting over de nieuwe wet. De samenwerking met het CLB verloopt trouwens heel goed. Tijdens het maandelijkse overleg komt dit specifieke dossier uitgebreid aan bod. Onze aanpak van open communicatie met iedereen werpt zijn vruchten af. De medeleerlingen zijn vertrouwd met de nieuwe context, de ouders zijn bijzonder dankbaar en we zijn erin geslaagd de rust te behouden op school. In elke teamvergadering bespreken we de leerlingen die extra zorg nodig hebben. Als er een relevante update is, wordt die daar gedeeld. Zo blijft het thema leven en spelen we kort op de bal.”
BEELD: links: Elvina Algoet, rechts: Ann Pepermans
Ons Zoetje: leven met diabetes
Leven met diabetes, mag je daar wel grapjes over maken? Van comedian Koen Dewulf wel. In zijn voorstelling ‘Ons Zoetje’ deelt hij zijn ervaring als vader van twee kinderen met diabetes. Op een ludieke en hoopgevende manier, met woord en zang. Zijn oudste zoon opperde zelf het idee een voorstelling te maken over diabetes. “Zijn diagnose kregen we toen hij dertien maanden oud was. Onze jongste zoon toen hij negen jaar was”, zegt Koen. Leven met diabetes zit voor het gezin Dewulf verweven met het leven zelf. Discipline, structuur, opvolging, Koen en zijn vrouw nemen het er graag bij als het om de gezondheid van hun kinderen gaat. “In het begin was het uiteraard een shock, maar intussen is het deel van wie we zijn. Dat benadruk ik ook in mijn voorstelling. Het hoeft geen belemmering te zijn om een normaal leven te leiden. Dat bewijzen onze drie kinderen elke dag opnieuw.”
Wil je Koen graag zelf aan het werk zien? Ga naar koendewulf.be/boekingen.
Hier vind je een preview van ‘Ons Zoetje’.

“Een two-man-job, met de verpleegkundige als sidekick”
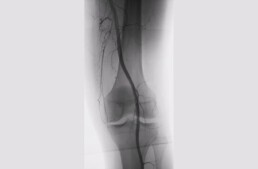
Nieuwe technieken en behandelingen zijn in volle ontwikkeling. MSK-embolisatie is een van die recente therapieën, die onder meer wordt ingezet tegen de pijnklachten van patiënten met knie-artrose. “Door overtollige vertakkingen van bloedvaten in pijnzones uit te schakelen, behalen we heel mooie resultaten bij de meeste patiënten”, aldus dr. radiologisch specialist Quinten Verhalleman.
De behandeling van patiënten met muscoskeletale aandoeningen volgt niet altijd een vast stramien. Vaak ondergaan deze patiënten infiltraties, revisies van ingrepen, … en ervaren dan nog steeds veel pijn. Onder meer knie-artrose en een aantasting van de pezen of de gewrichtskapsels zijn zulke aandoeningen, die een grote impact op het dagelijkse leven kunnen hebben. “Bij een arteriografie van bijvoorbeeld knieën met een artroseproblematiek zijn veel kleine bloedvaatjes te zien die er eigenlijk niet zouden moeten zijn en die bevinden zich typerend in pijnzones. Het ontstaan van deze extra bloedvaten is te vinden in een destructie van het kraakbeen en het bot. Die plaats wordt ingenomen door nieuwe bloedvaten en zenuwen, die overmatig geprikkeld worden en zo resulteren in pijn”, legt dr. Quinten Verhalleman uit. In het UZ Antwerpen en binnenkort ook in het Roeselaarse AZ Delta pakt de radioloog deze kleine bloedvaatjes aan om de pijnklachten van patiënten te verminderen. We katheteriseren de verschillende arteries die het gewricht en de geassocieerde structuren bevloeien en sluiten deze overbodige vertakkingen in de pijnzones selectief af met kleine tijdelijke of permanente partikels.”
Minimaal invasief en eindeloos herhaalbaar
De zogenaamde MSK-embolisatie is onder meer een ideale tussenoplossing voor patiënten die nog te jong zijn om bijvoorbeeld een nieuwe knie te krijgen. Dokter Verhalleman: “Een nieuwe knie is ingrijpender en kan je vaak maar één keer krijgen. Deze techniek kunnen we eindeloos herhalen. Bovendien is het minimaal invasief. We doen enkel een kleine punctie via de lies.” De studies zijn vrij recent. Toch is een duidelijk positieve tendens merkbaar. “Na drie en na zes maanden merkt een duidelijke meerderheid van de patiënten een significante verbetering op het vlak van pijn en functionaliteit. Na een jaar is dat iets minder maar nog steeds aanzienlijk beter dan voor de behandeling. Gezien het hier om zeer nieuwe technieken gaat, is het effect op lange termijn nog niet volledig gekend, maar de oudste studies tonen een langdurige pijnvermindering aan.”
Tweede paar handen cruciaal
In de beginfases van de studie naar deze nieuwe techniek werd soms wat onvoldoende selectief behandeld, weet dokter Verhalleman. Dat veroorzaakte last aan de huid, door ‘verdwaalde’ partikels. Om dat euvel te voorkomen worden tegenwoordig coldpacks gebruikt. Die koelen de huid rond de behandelde zone. De koude doet de oppervlakkige bloedvaten dichtknijpen en die sluiten zich zo af voor de partikels. “Wanneer je als arts de bloedvaten afgaat en nauwgezet partikels injecteert, heb je uiteraard geen handen vrij. Bovendien sta je steriel en kan je dus niet zomaar even iets anders doen in de operatiezaal. Een tweede professional, vaak een verpleegkundige, is dan de onmisbare plus one. Die verplaatst de coldpacks, positioneert het been anders, reikt instrumenten aan, bedient de angiografietafel, kan de verschillende voorgaande en huidige medische beelden mee helpen interpreteren en zo meer. De patiënt is tijdens deze procedure ook wakker. Een verpleegkundige is de persoon bij uitstek om met deze patiënt te communiceren en die waar nodig te instrueren of gerust te stellen”, vindt dokter Verhalleman.
Binnen AZ Delta zullen zes interventionele verpleegkundigen een specialisatie volgen om te kunnen assisteren bij deze ingreep. Momenteel wordt deze nog niet zo frequent uitgevoerd, maar dat aantal zal wellicht snel toenemen. MSK-embolisatie biedt namelijk ook voordelen voor patiënten met een tenniselleboog, heupproblemen, hielspoor, pijnklachten aan de schouder, … kunnen helpen. De techniek is in volle opmars. “Heel wat patiënten winnen zo weer aan levenskwaliteit en kunnen alledaagse taken weer pijnvrij of toch een stuk comfortabeler uitvoeren. Het verdere potentieel van deze ingreep zullen we dus zeker verder ontginnen, in tandem met de gespecialiseerde verpleegkundigen.”
AI-modellen als waardevolle ondersteuning op radiologie
De mogelijkheden van artificiële intelligentie (AI) lijken oneindig en we hebben nog maar het topje van de ijsberg gezien. Ook voor de zorgsector heeft de nieuwe technologie veel potentieel. “Het dataverhaal vertalen naar werkbare tools binnen de klinische workflow is een uitdaging”, weet datascientist Nathalie Mertens van RADar. “Specifieke toepassingen met AI kunnen evenwel tijd vrijmaken en de focus terug meer op zorg voor de patiënt leggen.”
De opportuniteiten van AI voor de medische wereld worden vandaag al verzilverd op de werkvloer. Zo zijn al enkele gebruiksklare apps op de markt. Leer- en innovatiecentrum RADar, ontstaan in de schoot van AZ Delta, traint dagelijks ook zelf modellen. De letterlijke en figuurlijke nabijheid van de technische experts en de medische professionals maakt dat de getrainde modellen aansluiten bij de actuele noden van artsen en verpleegkundigen. Datascientist Nathalie Mertens van RADar: “Een mooi voorbeeld is de automatische segmentatie van organen op basis van radiologiebeelden. We zijn erin geslaagd om dat model in een mooie app te verpakken en te integreren in ons PACS-systeem. De arts hoeft enkel nog te valideren. Praktische ondersteuning voor het medische personeel zonder extra werk, daar mikken we op.”
Van decision making tot administratieve vereenvoudiging
Artificiële intelligentie kan op vele vlakken worden ingezet. Toch situeert de vraag vanop de werkvloer (in AZ Delta) zich vandaag vooral op het vlak van klinische decision support. Door meer courante of gekende gevallen sneller te diagnosticeren met behulp van AI-modellen, blijft meer tijd over om minder eenvoudige gevallen te onderzoeken. “Let wel: onze AI-modellen zijn en blijven ondersteunend voor de arts. Ze zijn geen beslissingstool op zich. Er is telkens validatie nodig en er gaat een nauwkeurige klinische studie vooraf aan de ingebruikname in de ziekenhuisworkflow”, benadrukt Nathalie Mertens. “Onze modellen zijn trouwens geen statische maar dynamische tools. We moeten ze regelmatig hertrainen met nieuwe data, onder meer om bij te blijven met de snel veranderende medische technieken en met nieuwe inzichten in bepaalde pathologieën.”
Hulpmiddel voor de verpleegkundige
Tegelijk biedt AI interessante opportuniteiten voor verpleegkundigen als ondersteuning bij hun dagelijkse activiteiten. Denk maar aan automatische rapportage of het ondersteunen van handelingen bij bijvoorbeeld het maken van een scan. “Verwerkt AI automatisch een deel van de administratieve last, dan krijgt de verpleegkundige meer tijd voor de taak als zorgpersoon. Ook op die manier zetten we AI in ten voordele van de patiënt.”
Nathalie Mertens ziet in de toekomst ook kansen om AI in te zetten voor trainingsdoeleinden of in de vorm van chatbots die heel praktijkgericht advies kunnen geven. “De vragen die we effectief vanop de werkvloer krijgen, vormen de basis van ons projectenpakket. Er zijn heel wat lopende projecten. We werken met acht fulltime datawetenschappers en hebben elk minstens een tweetal grote en enkele kleinere projecten lopen. En dan nog moeten we bepaalde vragen weigeren. Ik verwacht dat er op korte termijn aanvragen voor meer verpleegkundige ondersteuningstools zal komen. Uiteraard gaan we daar dan vol enthousiasme en ambitie mee aan de slag.”
EUSOMA-accreditatie als kwaliteitslabel voor borstscreeningscentra
Een aantal ziekenhuizen in ons land heeft al een EUSOMA-accreditatie. Aan die Europese erkenning hangen uitgebreide en strenge voorwaarden vast. Zo is EUSOMA een garantie op kwalitatieve en correcte zorg voor borstkankerpatiënten, van diagnose tot behandeling en nazorg. “Ook het verpleegkundige team en hun expertise dragen bij aan het al dan niet behalen van de accreditatie”, weet Bart Smolders, hoofdverpleegkundige radiologie in het Jessa Ziekenhuis, een van de zorginstellingen met het EUSOMA-label.
Het Jessa Ziekenhuis in Hasselt behaalde zijn EUSOMA-accreditatie in 2022. In totaal zijn er al acht gecertificeerde borstklinieken in België, met ook het Borstcentrum in Aalst, Brasschaat, Isala en Clinique du Sein in Brussel, en de borstklinieken van AZ Sint-Lucas, AZ Groeninge en AZ Delta. De dienst radiologie is een belangrijke pijler in het verhaal van de borstkliniek. Hoofdverpleegkundige radiologie in het Jessa Ziekenhuis en lid van de werkgroep Medische Beeldvorming van NETWERK VERPLEEGKUNDE, Bart Smolders: “Het begint meestal met een screenings- of diagnostische mammografie. Ook daarna blijft radiologie een sturende factor. Zo gebeuren puncties onder NMR, echografische en radiografische begeleiding en geeft een NMR-mammo een volledig beeld van de pathologie om het type tumor en de juiste behandeling te helpen bepalen. Borstradiologen en heel wat verpleegkundigen pakken dit heel correct en nauwgezet aan. De accreditoren, vaak zelf uit het werkveld, brengen dit in kaart en bekijken of de aanpak voldoet aan strenge richtlijnen. Zijn er bijvoorbeeld voldoende gespecialiseerde verpleegkundigen aanwezig in het team en zien zij elk jaar voldoende patiënten?”
Interne dubbelcheck houdt team scherp
In de procedure richting EUSOMA staan heel uiteenlopende voorwaarden. Onder meer een interne en externe steekproef van beeldvorming en de interpretatie ervan draagt bij aan een kwaliteitsvolle zorg. “Onze technologen en verpleegkundigen worden beoordeeld door de radiologen en door de overheid”, licht Bart Smolders toe. “Van elke verpleegkundige/technoloog wordt per twee kwartalen een tiental onderzoeken gereviewd door de eigen radiologen. Tien mammografieën worden opnieuw geëvalueerd om te verzekeren dat de interpretatie correct is en dat de aandacht bij het team niet verslapt. In het Jessa Ziekenhuis hebben we zeventien verpleegkundigen op de dienst radiologie binnen het borstcentrum. Dat zijn dus 170 foto’s waarvan de beeldkwaliteitsparameters opnieuw overlopen worden. Een serieuze klus, maar een die een grote meerwaarde oplevert voor de patiënt.”
Best practices delen en elkaar versterken
EUSOMA is een ziekenhuisbreed verhaal. Toch kijkt Bart Smolders graag ook even buiten de ziekenhuismuren. “Onze aanwezigheid in de werkgroep van NETWERK VERPLEEGKUNDE laat toe om terug te vallen op collega-hoofdverpleegkundigen, ook als het over het behalen van deze belangrijke accreditatie gaat. Omgekeerd nemen collega’s soms contact op met vragen of om pijnpunten te bespreken. Er is veel openheid. Door procedures en inzichten uit te wisselen houden we de zorgkwaliteit samen hoog. EUSOMA is in dat verhaal een kwaliteitslabel waarmee je jezelf kan toetsen aan internationale standaarden met als uiteindelijk doel om je kwaliteit van zorg verder te optimaliseren.”
De zin van een vroegtijdige longkankerscreening
In België is longkanker de belangrijkste oorzaak van kankersterfte. Een jaarlijkse screening met een lage dosis CT-scan van de longen van hoogrisicopersonen zou dan ook tot een vroegere diagnose en een belangrijke afname van de longkankersterfte kunnen leiden. Alleen zijn er heel wat voor- en nadelen van een dergelijke screening die de overheid goed moet afwegen, denk aan doeltreffendheid, veiligheid en kosteneffectiviteit. Walter Coudyzer, Clinical Trial Assistant in het UZ Leuven, en Annemiek Snoeckx, diensthoofd radiologie in het UZA, pleiten alvast voor.
Ben je tussen de 50 en 74 jaar? Dan krijg je per post een test voor de stoelgang toegestuurd om darmkanker op te sporen. Het staal wordt op kosten van de overheid in een labo getest op darmkanker en je verneemt de resultaten enkele dagen later. Een gelijkaardige screening is er voor borst- en baarmoederhalskanker. Maar voor longkanker, in ons land de meest voorkomende oorzaak van kankersterfte bij zowel mannen als vrouwen, bestaat dergelijk onderzoek nog niet. Daar wil de Vlaamse taskforce longkankerscreening verandering in brengen.
Werk maken van een stadiumshift
“De wetenschappelijke evidentie over het nut van longkankerscreening is er”, zegt diensthoofd radiologie in het UZA Annemiek Snoeckx. “Door longkanker vroegtijdig te detecteren is een curatieve behandeling en volledige genezing mogelijk. Zowel een grote Amerikaanse studie als de Europese Nelsonstudie[1] wijzen uit dat met een lage dosis CT-scan van de longen, longkanker in een veel gunstiger stadium kan worden ontdekt. Dat verlaagt de kans op overlijden met bijna 26 procent. Op dit moment is het voor patiënten vaak al te laat bij de diagnose. Het is dus een kwestie om een efficiënt systeem te ontwikkelen om deze stadiumshift teweeg te brengen.”
Dat laatste is volgens Annemiek en Walter een ander paar mouwen. “Een longkankerscreening vergt meer logistieke en financiële middelen dan de andere onderzoeken”, zegt Walter Coudyzer, Clinical Trial Assistant in het Medical Imaging Research Center verbonden aan het UZ Leuven. “Zo’n onderzoek legt extra druk op de capaciteit van het ziekenhuis, meer bepaald op de longspecialisten, verpleegkundigen, radiologen en laboratoria. Er staat bovendien een enorme kost tegenover, dus de overheden – in ons land en op Europees niveau – moeten ook mee in het verhaal. Ten slotte zijn er bezorgdheden over de stralingsbelasting. Dat laatste kunnen we evenwel meteen weerleggen, want bij deze screening wordt slechts een minimale dosis CT gebruikt.”
Innovatieve techniek capteert vroege symptomen
Het UZ Leuven is het enige ziekenhuis in België met een photon-couning CT-scanner. In tegenstelling tot klassieke CT-toestellen analyseert dit innovatieve toestel elk foton dat door het lichaam gaat. Het resultaat: een lagere stralingsdosis en toch haarscherpe beelden. Walter: “Het argument van de stralingsbelasting gaat hier alvast niet meer op want we gebruiken een ultralage stralingsdosis. Daartegenover krijgen we CT-beelden waarop we afwijkingen tot 0,2 millimeter zien. Zo capteren we in een zeer vroeg stadium eventuele indicatoren waarop we kunnen anticiperen. Dat resulteert in een mogelijk effectievere behandeling en een lager sterftecijfer.”
Taskforce longkankerscreening
Om zowel het beleid als het werkveld in beweging te brengen, werd een Vlaamse taskforce longkankerscreening opgericht. Dit is een groep van belangrijke stakeholders, waaronder longartsen, radiologen, chirurgen, patiëntenorganisaties, epidemiologen, huisartsen, universiteiten, rookstop, … die hierrond concrete acties en denkoefeningen doen. Zo voerde het Federaal Kenniscentrum voor de Gezondheidszorg (KCE) op vraag van deze taskforce een kosteneffectiviteitsstudie uit. Het resultaat van deze studie bewijst opnieuw dat een longscreening zeker kosteneffectief kan zijn, al zijn er ook nog heel veel vragen.
Annemiek: “Eerst en vooral is het een zeer moeilijk te bepalen doelgroep. De screening is namelijk enkel nodig voor hoogrisicogroepen zoals (ex-)rokers. Die informatie staat niet op je identiteitskaart. Dat maakt het moeilijk in te schatten over hoeveel personen het gaat. Ten tweede verschuift de druk van de curatieve geneeskunde naar de eerstelijnszone waar verpleegkundigen en huisartsen al erg onder druk staan.” Walter vult aan: “Het is een erg moeilijke oefening waarbij we financiële middelen, ethiek, logistiek en resultaten heel nauwkeurig moet wikken en wegen.”
Niet langer wachten
Men is het er dus over eens dat longkankerscreening zinvol kan zijn, maar er zijn nog veel onzekerheden en praktische vragen vooraleer zo’n programma er echt komt. Daarom nemen het UZA en de Universiteit Antwerpen, samen met de Eerstelijnszone ZORA het heft in handen met een implementatieonderzoek. Annemiek: “Het wordt een intensieve samenwerking tussen huisartsen, apothekers, thuisverpleegkundigen, kinesitherapeuten, het OCMW, … om die hard to reach-doelgroep te bereiken en aan te zetten tot screening. We moeten ergens beginnen om het traject steeds verder te verfijnen.”
“Deze screening is bovendien een vorm van secundaire preventie. Inzetten op rookpreventie blijft een topprioriteit waar je als verpleegkundige een belangrijke rol in speelt”, besluit Walter. “Maar met een longkankerscreening zullen jaarlijks honderden volwassenen geholpen zijn in plaats van gestorven.”
[1] de Koning HJ, van der Aalst CM, de Jong PA, Scholten ET, Nackaerts K, Heuvelmans MA, et al. Reduced lung-cancer mortality with volume CT screening in a randomized trial. N Engl J Med 2020 6;382:503-13.
Annemiek Snoeckx (BEELD: copyright Kwinten Verspeurt)

Walter Coudyzer

Werken met ioniserende straling: ken de procedures
In elk ziekenhuis wordt met ioniserende straling gewerkt op verschillende diensten, denk aan radiologische toestellen, nucleaire geneeskundige onderzoeken of radiotherapeutische behandelingen. Daarom is het voor elk personeelslid belangrijk om op de hoogte te zijn van de geldende regelgeving en de procedures binnen de eigen werking. Waar is het stralingsgevaar het grootst? Wat kan ik doen om mezelf en de patiënten correct te beschermen? Bij wie kan ik terecht met vragen, klachten of bezorgdheden? We vroegen het aan Benny Cokelaere, diensthoofd fysische controle en medisch stralingsfysicus in het AZ Delta in Roeselare.
De voorwaarden voor een veilig gebruik van ioniserende straling zijn voor een groot stuk wettelijk bepaald. Alle ziekenhuizen worden hierop gecontroleerd, daarom is het belangrijk dat intern iemand aangesteld is die de wet vertaalt naar de werkvloer. In het AZ Delta in Roeselare is Benny Cokelaere de man die de stralingsbescherming van de medewerkers in het ziekenhuis coördineert. Hij is diensthoofd van de fysische controle en door het Federaal Agentschap voor Nucleaire Controle (FANC) erkend als medisch stralingsfysicus. Benny: “Mijn job bestaat enerzijds uit het nazien van radiologische toestellen. Die ondergaan verplicht een jaarlijkse controle. Werkt het toestel wel volgens de gevraagde instellingen? Staan alle klinische programma’s logisch ingesteld wat betreft stralingsdosis? Voldoet de beeldkwaliteit? Is er ruimte voor optimalisatie? Een aantal zaken mag ik zelf controleren en aanpakken, voor andere controles, bijvoorbeeld van de lekstraling uit de röntgenbuis of de loodafscherming van de zalen, schakelen we een erkende, gespecialiseerde firma in.”
Anderzijds staat Benny in voor de algemene stralingsveiligheid van het personeel dat met radiologische toestellen werkt of algemeen in contact kan komen met ioniserende straling: artsen, verpleegkundigen, schoonmaakmedewerkers, technici, … “Ik volg in samenwerking met de diensten op of er bijvoorbeeld voldoende beschermingsmateriaal aanwezig is, zoals loodschorten. Ook voorzie ik waar nodig duidelijke en up-to-date procedures, alsook inhouse opleidingen over de risico’s van en het veilig omgaan met ioniserende straling. Ik ben het vaste aanspreekpunt voor het personeel voor vragen of bezorgdheden over hun stralingsbescherming.”
6 tips voor effectieve radioprotectie
- Draag je dosismeter consequent en steeds op borsthoogte.
- Gebruik – indien van toepassing – een volledige loodschort in de juiste maat.
- Beperk de stralingsduur. Hoe korter de blootstelling, hoe lager de opgelopen dosis.
- Vergroot je afstand tot de stralingsbron wanneer dat kan. Hoe verder van de bron, hoe minder straling. Een goede stap achteruit kan de blootstelling al significant verlagen.
- Wees je bewust van waar je werkt en pas de geldende richtlijnen toe. Ken je toestellen, codes en grondplannen, weet hoe je kan worden blootgesteld en hoe dit te vermijden of beperken.
- Vraag na bij je collega’s of de stralingsverantwoordelijke als je niet zeker bent.
Verantwoordelijkheid van het personeel
Heel veel regels worden door de overheid bepaald. Er bestaat daarom een basisopleiding radioprotectie met jaarlijkse, verplichte bijscholingen (zie verder) over de bescherming van de patiënt en de eigen bescherming. Toch stemt elk ziekenhuis de wet af op de eigen werking, daarom is het nodig om je steeds te informeren over de interne procedures en die correct toe te passen. “Het is belangrijk dat elk personeelslid hieraan meewerkt”, aldus Benny. “Draag bijvoorbeeld zowel een boven- als onderstuk wanneer je een loodschort moet dragen, alsook een schildklierbeschermer als die aanwezig is. Kies zeker de juiste maat, want te grote armgaten kunnen leiden tot een grotere blootstelling aan straling. Bovendien is dat beter op ergonomisch vlak, zeker als je deze schorten dagelijks draagt.” Verstandig omgaan met het waarschuwingslampje is ook een must. Veel lampjes zijn gekoppeld aan de werking van een toestel, maar soms moet je ze nog manueel inschakelen. Negeer deze lampjes niet zomaar om onnodige blootstelling aan straling te voorkomen. “Tot slot wil ik meegeven dat je altijd aan een verantwoordelijke mag melden wanneer je een onveilige situatie opmerkt. Suggesties vanop de werkvloer zijn echt een meerwaarde voor ons om te weten wat werkt en wat niet.”
Beleid en werking optimaliseren
Om de stralingsdosis van het ziekenhuispersoneel op te volgen, krijgen alle medewerkers op diensten met ioniserende stralen een persoonlijke dosimeter, opnieuw een verplichte maatregel. De data die deze toestellen opleveren, helpen om het stralingsbeleid te evalueren en optimaliseren. “Deze toestellen worden frequent uitgelezen, dat kan ook op vraag van de medewerker na bijvoorbeeld een incident. Zowel wij, een erkende deskundige als de arbeidsgeneesheer kijken de rapporten in. Om correcte data te verzamelen en dus accuraat te kunnen reageren, is het essentieel dat iedereen zijn dosimeter consequent draagt”, benadrukt Benny. “Stralingsveiligheid is de verantwoordelijkheid van iedereen. Gelukkig zijn de meeste mensen zich wel bewust van de risico’s en begrijpt men dat de procedures niet voor niets in het leven geroepen zijn.”
Benny Cokelaere

Katrien Van Slambrouck

Basisopleiding radioprotectie krijgt update
Iedereen die met ioniserende straling werkt is verplicht om een eenmalige basisopleiding radioprotectie te volgen. Door de aanpassing van het koninklijk besluit rond medische beeldvorming aan nieuwe Europese richtlijnen in 2024 drong een hervorming van de opleiding zich aan. Het FANC stond in voor de aanpassing van de regelgeving en volgt deze transitie verder op.
Het FANC bestaat om mens en milieu te beschermen tegen de gevaren van ioniserende straling. Dat doet de organisatie door regelgeving te ontwikkelen en de opvolging ervan te controleren. Zo ook voor de opleiding radioprotectie, een verplichte opleiding voor iedereen die met ioniserende straling werkt om de patiënt zo goed mogelijk te beschermen. “De meeste hogescholen met een verpleegkundeopleiding bieden deze aanvullende vorming aan”, vertelt coördinator medische röntgentoepassingen bij het FANC Katrien Van Slambrouck. “De opleiding levert een diepgaande basiskennis om jezelf en vooral de veiligheid van je patiënten te waarborgen. Het FANC gaat na of de opleidingen voldoen aan de vastgelegde normen. Als de regelgeving verandert, vraagt dat evenwel een aanpassing van het curriculum.”
Afgestemd op huidige praktijk
In 2024 kreeg het koninklijk besluit rond medische beeldvorming een update. Er werden nieuwe Europese normen aan toegevoegd rekening houdend met de evoluties in de praktijk. Daarnaast vermeldt het KB nu ook gedetailleerder wat iemand die met ioniserende straling werkt, moet kennen en kunnen. Katrien: “Een hervorming van de opleidingen was onvermijdelijk. Om hier constructief mee aan de slag te gaan, gingen we in gesprek met belangrijke stakeholders, waaronder NETWERK VERPLEEGKUNDE, om tot een correct, haalbaar en wenselijk pakket te komen. Een voorwaarde vanuit het veld was bijvoorbeeld dat personeel die de opleiding volgt maximaal inzetbaar blijft op de werkvloer.”
“We krijgen al heel wat nieuwe voorstellen toegestuurd. Daarop geven we feedback waarmee de scholen verder aan de slag kunnen”, aldus Katrien. “De hogescholen hebben nog tot 1 september 2025 de tijd om hun opleidingen te hervormen. Behaalde je eerder je basisdiploma? Dan blijft dat uiteraard geldig zonder dat je opnieuw naar de schoolbanken hoeft. Al zijn er wel jaarlijkse verplichte bijscholingen over de eigen veiligheid en die van je patiënt, zodat je kennis en vaardigheden te allen tijde up-to-date blijven.”
Meer weten over opleidingen rond radioprotectie? Klik hier.

BEELD: copyright Foto Kurt
Minder straling, scherpere beelden
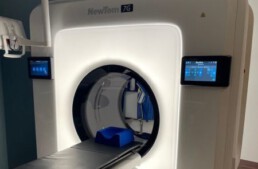
CBCT staat voor Cone Beam Computed Tomography, een speciaal type CT-scanner met kegelvormige röntgenbundel om uiterst nauwkeurige 3D-beelden te maken. De voordelen van zo’n CT-scan voor bepaalde delen van het lichaam zijn niet te onderschatten, alleen al door de hoge resolutie die de CBCT aankan. Waarom dan kiezen voor de Cone Beam CT in plaats van voor een gewone CT-scanner?
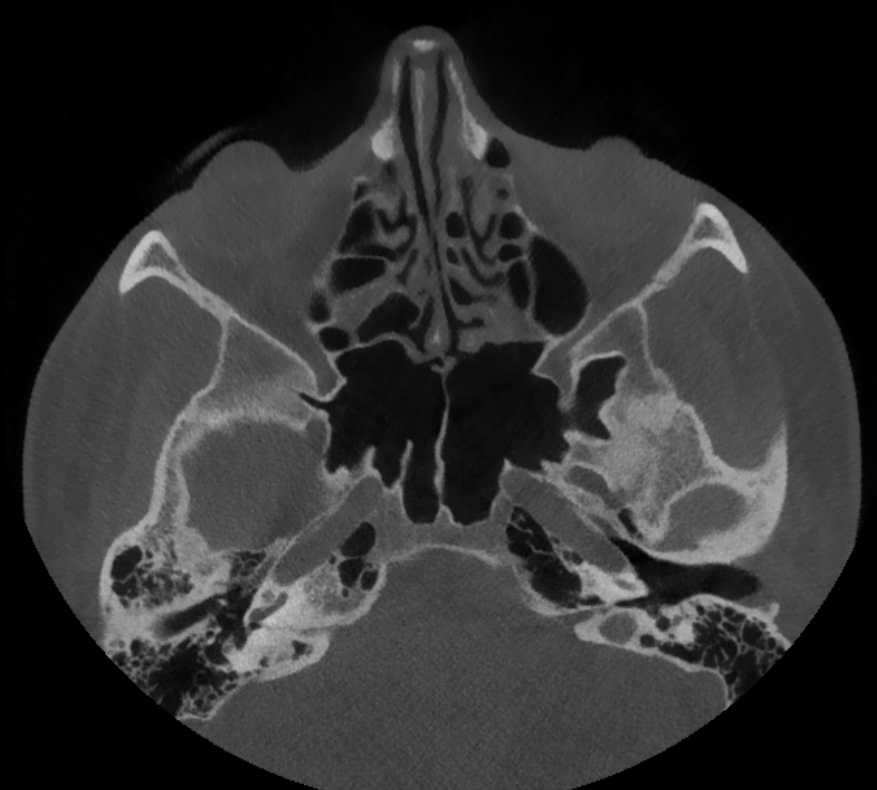
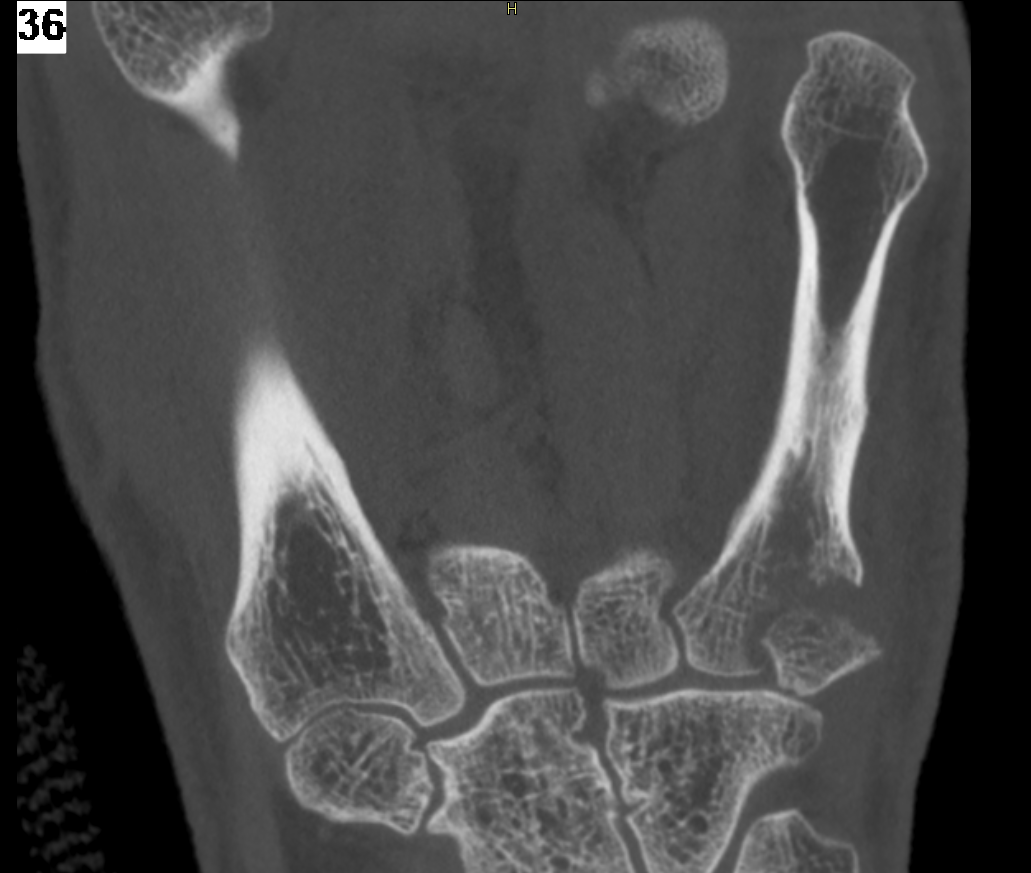
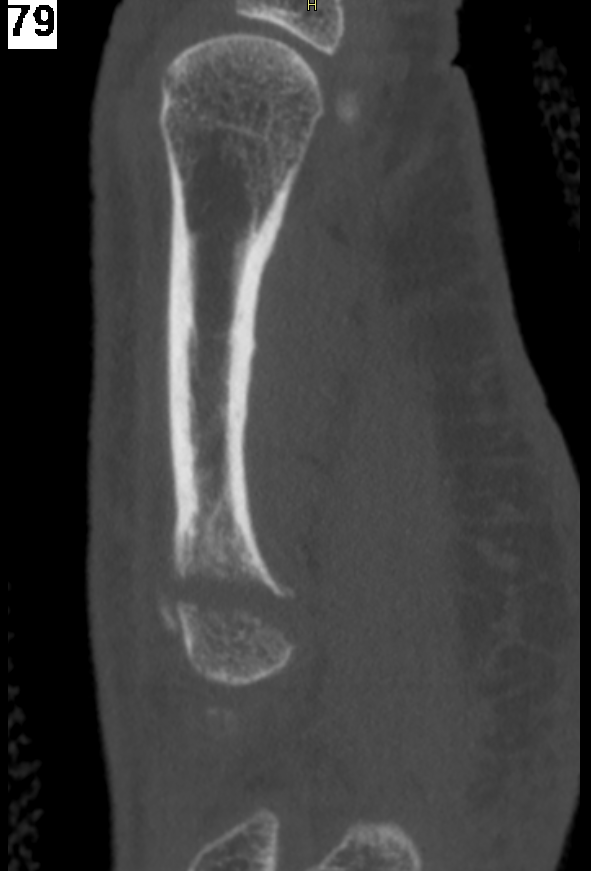
De Cone Beam CT is niet nieuw. Het eerste prototype van deze technologie werd geïntroduceerd in 1982. Intussen is de scanner al een kleine tien jaar toegankelijk en hebben heel wat ziekenhuizen zo’n toestel in huis. Een van die ziekenhuizen is ZAS Augustinus in Antwerpen, waar Johan De Roeck hoofdverpleegkundige medische beeldvorming is. Daarnaast is hij ook lid van de werkgroep Medische Beeldvorming van NETWERK VERPLEEGKUNDE. “We hebben één CBCT die we voornamelijk gebruiken voor scans van het binnenoor en de sinussen”, zegt Johan. “Daarnaast kan het toestel ook ingezet worden voor gewrichten, bepaalde botten of het gebit. Met dokter De Foer en dokter Bernaerts hebben we experts op het vlak van Cone Beam CT in huis.”
Divergerende röntgenstraal
De CBCT werkt met een kegelvormige röntgenbundel. Die heeft een divergerend effect, wat minder ioniserende straling voor de persoon onder de scanner veroorzaakt. Een traditionele CT-scanner heeft een dunne straal die voortdurend rond de patiënt draait om een groter volume te scannen. De CBCT is meer geschikt voor precisiewerk waarbij, afhankelijk van het type onderzoek, 50 tot 80 procent minder straling vrijkomt. “Je kan het zien als een mini CT-scanner waarbij de röntgenbuis slechts 1 keer rond de patiënt draait”, legt Johan uit. “Daarnaast heeft het nog andere voordelen voor de patiënt. Zo geeft de scanner minder “scatter” bij osteosynthesemateriaal dan een gewone CT-scanner. Dat geeft met andere woorden minder verstoring voor wie schroeven, plaatjes, pinnen of metalen draadjes in zijn lichaam heeft. Opgelet, want de CBCT werkt nog altijd met röntgenstralen en is dus niet aangeraden voor zwangere vrouwen. Dat wil ook zeggen dat verpleegkundigen zich altijd moeten beschermen.”
Hogere resolutie
De precisie die de CBCT aan de hand legt heeft een hogere resolutie en dus scherpere beelden als resultaat. Daarom is het interessant deze scanner in te zetten voor onder meer de sinussen, maar ook voor ingewikkelde breuken. De CBCT kan dan een bijkomend onderzoek zijn om een duidelijk beeld van de breuk te krijgen. “We zetten hem ook af en toe in voor kindjes die iets aan de schedel hebben. Hen brengen we wel onder narcose”, zegt Johan. “Tot slot kan de CBCT ook nuttig zijn als pre- en/of postoperatieve scan. Zo krijgen artsen een duidelijk zicht van het te opereren gebied en zien ze na de operatie ook het effect van de behandeling. Via de CBCT kunnen we zelfs virtueel plannen of behandelingen voorbereiden via 3D-printing.”
Gelijkaardig tijdslot
Met het belangrijke voordeel van minder straling, zou het bijna logisch zijn dat dit type CT-scanner standaard wordt ingezet? “Toch niet”, zegt Johan. “Het onderzoek duurt langer dan een gewone CT. We roepen patiënten binnen, tonen hoe ze op het toestel plaats nemen en ondersteunen heb daarbij. In tegenstelling tot een traditionele CT hoeven we hier geen infuus te prikken of contrastvloeistof toe te dienen. Afhankelijk van het lichaamsdeel duurt een opname gemiddeld tien minuten. Dat is vijf keer langer dan bij een gewone CT-scan. Op het vlak van planning verandert er niet veel. We voorzien voor beide types scans vijftien minuten, al wordt dat tijdslot bij een CBCT anders ingevuld.”
De Cone Beam CT is goed ingeburgerd in Belgische ziekenhuizen. Met een hogere resolutie en minder straling is het de beste manier om ledematen, botten en complexe breuken in beeld te brengen en op te volgen. “In ZAS Augustinus gebruiken we voor scans van sinussen enkel de CBCT. Dit creëert dan weer vrije ruimte op de andere CT-scanner.”